Gemeinsam gegen chronische Wunden - Wie das Angiologisch-Diabetologische Zentrum Patienten mit pAVK behandelt
Wenn Wunden nicht heilen, kann dies unterschiedliche Gründe haben. Zu den häufigsten Entstehungsursachen von chronischen Wunden an Füßen und Beinen zählt die periphere arterielle Verschlusskrankheit (pAVK), bei der Arterien der Beine verengt oder gar verschlossen sind. Auslöser hierfür sind sogenannte Plaques – kleine fleckenförmige, entzündliche Ablagerungen im Blutgefäß. Am Bürgerhospital Frankfurt arbeiten Diabetologen und Radiologen eng zusammen, um Patienten mit chronischen Wunden an unserem Angiologisch-Diabetologischen Zentrum optimal zu behandeln.
Die Plaques in den Gefäßen führen dazu, dass sich der Durchmesser der Arterie über einen längeren Zeitraum kontinuierlich verringert und das Blut nicht mehr störungsfrei fließen kann. Je nach Ausprägung und Lage der entstehenden Verengung haben betroffene Patienten z. B. Schmerzen beim Gehen oder Treppensteigen. Diese lassen beim Stehenbleiben, z. B. vor einer Geschäftsauslage, rasch nach. Im Volksmund ist die pAVK daher auch als „Schaufensterkrankheit“ bekannt.
Ein verringerter Durchmesser des Gefäßes bedingt die schlechtere Versorgung der nachfolgenden Körperregion mit Sauerstoff. Kommt es dort zu einer Verletzung (Läsion), kann die pAVK daher zu einer Wundheilstörung führen. Da gerade chronische Wunden nicht nur die Lebensqualität drastisch reduzieren, sondern vor allem auch Einfallstore für Krankheitserreger sind, ist es in diesen Fällen entscheidend, eine vorliegende pAVK rasch zu erkennen und effektiv zu beheben.
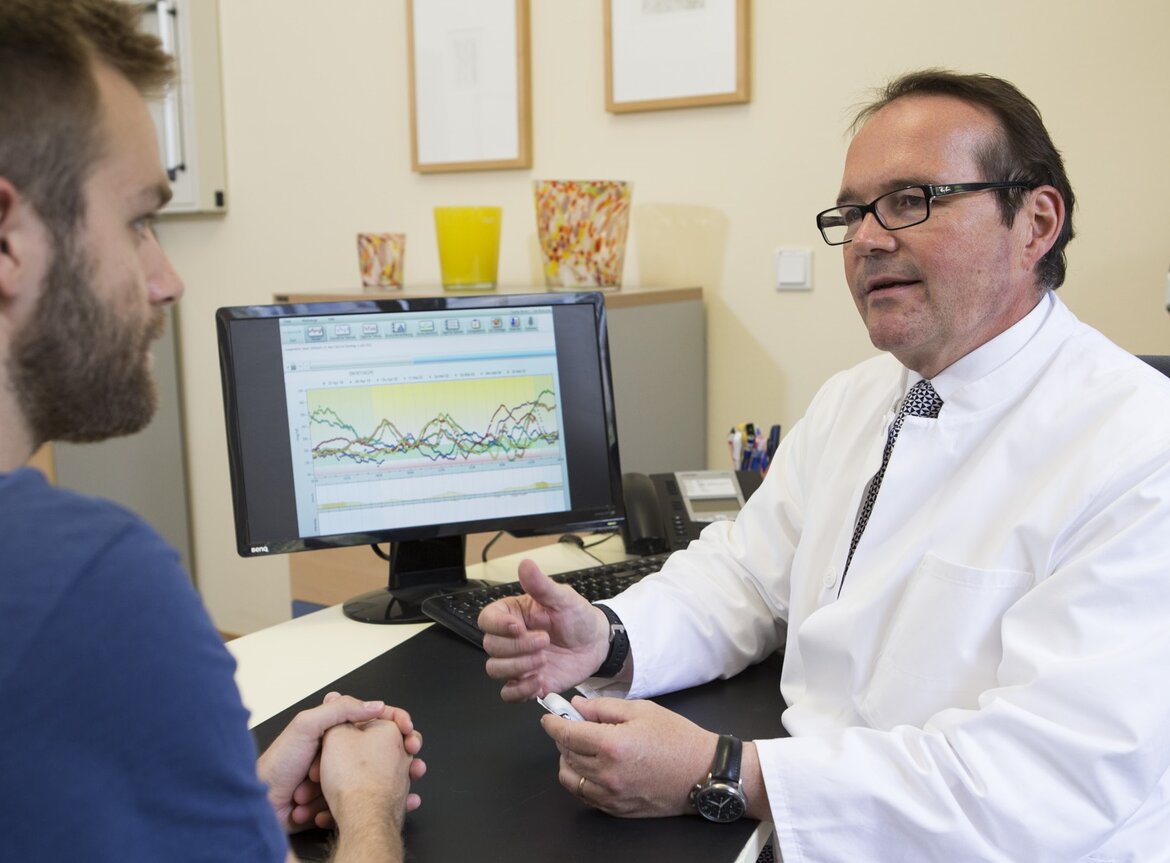
Besondere Gefährdung bei Diabetes
Zu den Hauptrisikogruppen für die arterielle Verschlusskrankheit zählen Raucher und Menschen mit Diabetes. Tritt bei Letzteren eine pAVK auf, sind zumeist eine oder mehrere Arterien der Beine verengt. In seinem Berufsleben hat Christian-Dominik Möller, Chefarzt der Klinik für Diabetologie und Ernährungsmedizin und Leiter des von der Deutschen Diabetesgesellschaft zertifizierten Interdisziplinären Zentrums Diabetischer Fuß (IZDF), am Bürgerhospital Frankfurt bereits eine Vielzahl betroffener Patienten behandelt: „Die pAVK sehen wir hauptsächlich bei über Jahren hinweg schlecht eingestellten Typ-2-Diabetikern mit einer 10– bis 20-jährigen Krankheitsgeschichte. Die Gründe hierfür liegen darin, dass Diabetes mellitus häufig auch mit einer Fettstoffwechselstörung und einer Bluthochdruckerkrankung einhergeht. Diese Erkrankungen verstärken sich gegenseitig negativ. Rauchen und Stress unterstützen diesen Prozess und führen zu einem rascheren Voranschreiten.“
Neben der pAVK führt die Schädigung der peripheren Nerven (Polyneuropathie, PNP) in Beinen und Füßen zu Läsionen. Sie ist ebenfalls eine Folge eines über lange Zeit hinweg schlecht eingestellten Diabetes. Oft unscheinbare Bagatellverletzungen werden vom Betroffenen zunächst nicht gespürt, bleiben daher unentdeckt und entwickeln sich zu schwerwiegenden Wunden, die schlecht abheilen, sich leicht infizieren und sich oftmals zu tiefen Geschwüren entwickeln. Diese können sich bis auf den Knochen ausbreiten. Man spricht dann vom Diabetischen Fuß-Syndrom, das in Deutschland noch immer in vielen Fällen mit einer Amputation endet. Um es nicht so weit kommen zu lassen, haben sich Chefarzt Möller und sein Team u. a. auf dessen Versorgung spezialisiert. Mit unterschiedlichen modernen Therapiemethoden, wie der Plasmatherapie und der Fliegenlarventherapie, können sie den Wunden zu Leibe rücken und Amputationen verhindern. Und das mit Erfolg: Aufgrund positiver Behandlungsergebnisse, innovativer Methoden und einer extrem niedrigen Amputationsrate bei diabetesbedingten Wunden ist das Zentrum seit vielen Jahren einziger Vertragspartner der AOK Hessen für die integrierte Versorgung des Diabetischen Fußsyndroms.
Heilen PNP-bedingte Wunden nach intensiver Therapie im IZDF nicht, liegt neben der PNP oftmals eine pAVK vor. „Anhand des sogenannten Knöchel-Arm-Index (ABI) können wir feststellen, ob eine Durchblutungsstörung vorliegt. Wir messen dabei den Blutdruck am Oberarm und am Unterschenkel des Patienten und ermitteln deren Quotienten. Bei einer gesunden Durchblutung liegt das Ergebnis über 0,9. Liegt es dagegen unter 0,7, ist dies ein Hinweis darauf, dass eine relevante pAVK vorliegt. Liegt der Wert dazwischen, muss man den Befund kontrollieren und hat die Chance, durch Änderung des Lebensstils und die Einnahme bestimmter Medikamente einer größeren Gefäßverengung noch entgegenzuwirken“, so Christian-Dominik Möller. Um den Verdacht zu bestätigen, greifen die Diabetologen zusätzlich zur Duplexsonographie. Hierbei können Verengungen bildlich und turbulente Blutströme farblich dargestellt werden. „Stellen wir fest, dass eines der für die Blutversorgung der Wunde wichtigen Gefäße verengt oder verschlossen ist, setzen wir uns mit den Gefäßexperten aus Radiologie und Gefäßchirurgie zusammen und beraten das weitere Vorgehen. Dieses interdisziplinäre Gespräch findet mindestens einmal wöchentlich im Angiologisch- Diabetologischen Kolloquium statt und steht auch niedergelassenen Ärztinnen und Ärzten offen. Bei allen Entscheidungen steht stets das Wohl des Patienten durch einen möglichst komplikationsfreien Eingriff im Fokus“, so Möller.
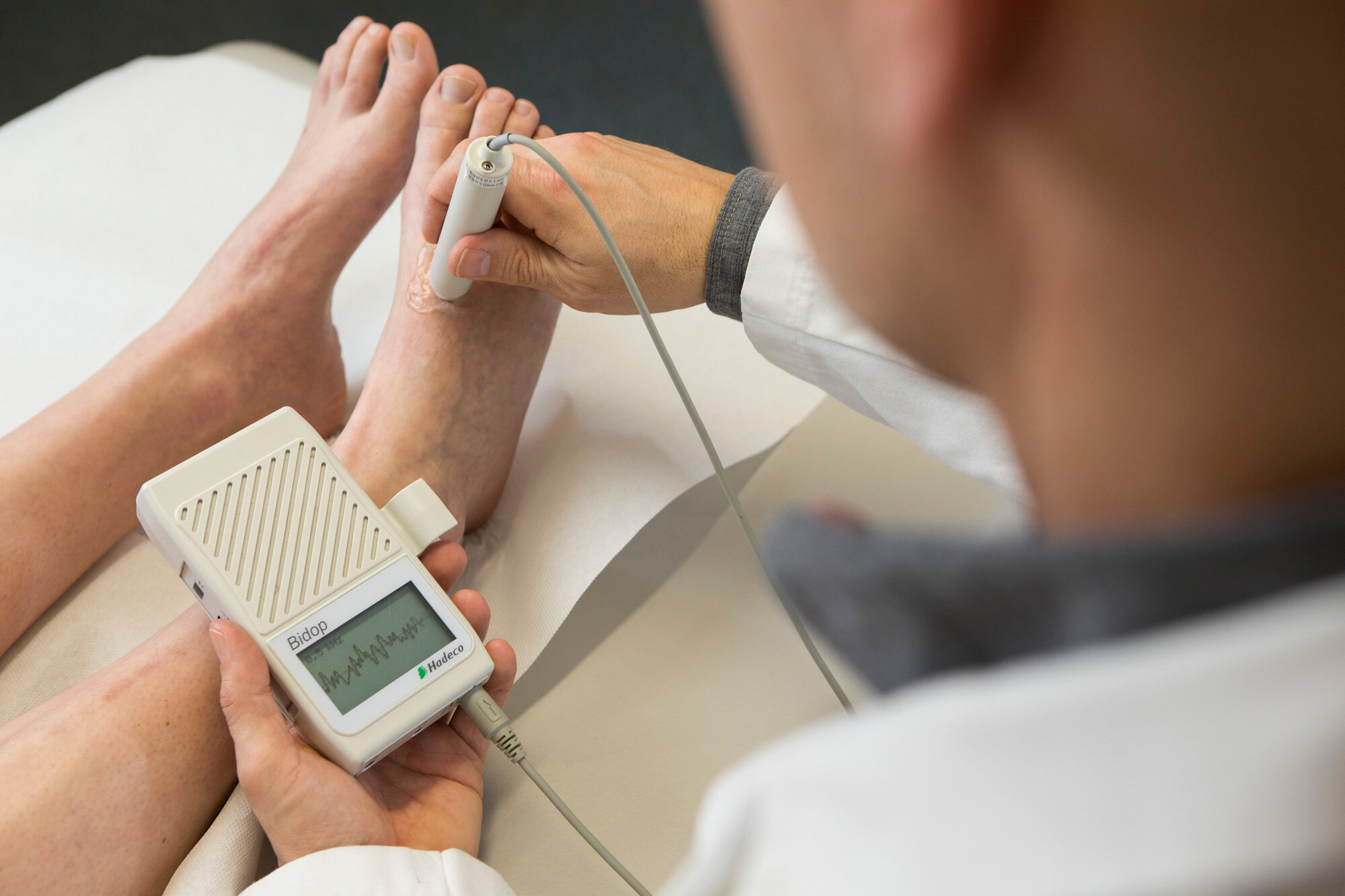
Gemeinsam im Sinne des Patienten
Beteiligte des Kolloquiums sind neben den Diabetologen des Bürgerhospitals auch dessen Radiologen sowie die Gefäßchirurgen des Krankenhauses Nordwest in Frankfurt. Dass Gefäßchirurgen an diesem Kolloquium teilnehmen, leuchtet ein. Doch was können Radiologen dazu beitragen?
Die Radiologen haben in diesem Fall eine Doppelfunktion inne. So können sie zum einen die Gefäßdiagnostik bei Bedarf durch eine Computertomographie(CT)-Angiographie oder eine Magnetresonanz(MR)-Angiographie verfeinern. „Manchmal geben der Knöchel-Arm-Index und die Sonographie noch kein eindeutiges Bild der Gefäßbeschaffenheit ab. Dann können wir mit der Schnittbilddiagnostik die Probleme im Hinblick auf Ausmaß und Lage weiter eingrenzen. Dabei bevorzugen wir die Untersuchung mittels MRT-Angiographie, da das hier eingesetzte Kontrastmittel im Gegensatz zum CT-Kontrastmittel kein Jod enthält und dadurch die Nieren nicht belastet. Gerade bei pAVK-Patienten mit Diabetes, die oft auch eine chronische Niereninsuffizienz haben, ist dies von Vorteil“, erläutert Dr. med. Robert Merget, Leitender Oberarzt der Diagnostischen und Interventionellen Radiologie am Bürgerhospital Frankfurt.
Zum anderen können sie die Behandlung fortsetzen. Sind die Gefäßprobleme eindeutig diagnostiziert, beraten die Diabetologen, Radiologen und Gefäßchirurgen darüber, wie sie am besten zu behandeln sind. Eine medikamentöse Herangehensweise mit eingeschlossener Änderung des Lebenswandels ist zu diesem Zeitpunkt nicht mehr ausreichend. Die Frage lautet dann vielmehr: Kann man die Verengung mittels eines minimal-invasiven Kathetereingriffs beheben oder müssen die Chirurgen ran? „Für uns steht mit Blick auf das Nutzen-Risiko- Verhältnis im Vordergrund, die beste Lösung für den Patienten zu finden. Das bedeutet natürlich, dass sowohl Diagnostik als auch Behandlung so schonend wie möglich durchgeführt werden. Minimalinvasive Interventionen und Bypass-Operationen sind dabei keine konkurrierenden, sondern einander ergänzende Methoden. Trotzdem empfiehlt die aktuelle Leitlinie pAVK, im ersten Schritt den Kathetereingriff vorzuziehen, weil dieser in der Regel weniger belastend für den Patienten ist“, erklärt Dr. Merget. In bestimmten Fällen, z. B. bei sehr langen Verschlüssen oder wenn die Leistenarterie mit betroffen ist, raten die Ärzte den Patienten dennoch zu einer Operation. „Uns ist es wichtig, den Patienten so umfassend wie möglich zu informieren, damit er selbst eine fundierte Entscheidung treffen kann. Es kann dann durchaus auch vorkommen, dass wir uns intensiv mit dem Patienten über die Möglichkeiten unterhalten und er dennoch zunächst wieder auf die Station geht, ohne sich entschieden zu haben. Das ist auch vollkommen in Ordnung. Schließlich sind beide Behandlungsformen Eingriffe in den Körper, die mit Risiken verbunden sind“, so der Leitende Oberarzt.
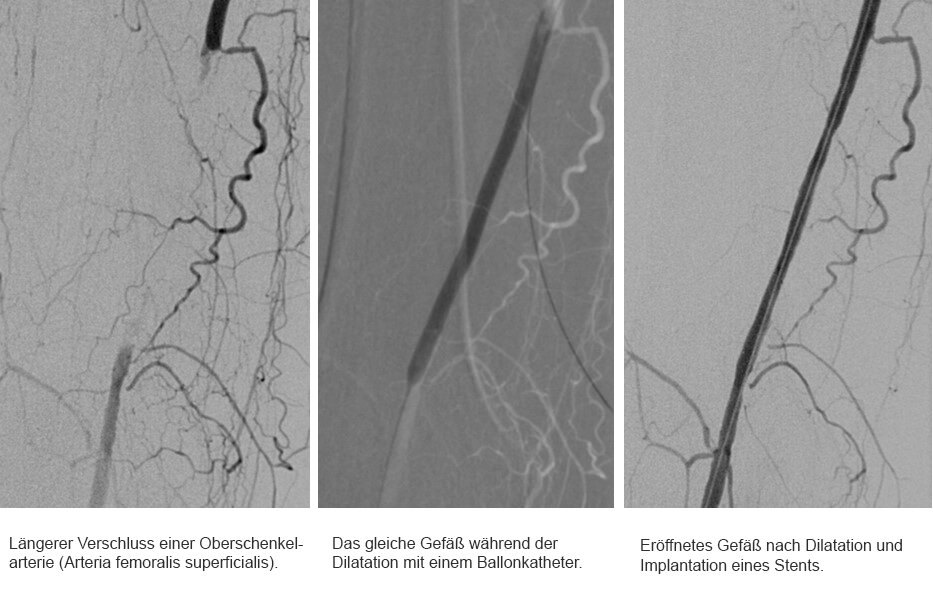
Feinmechaniker am Werk
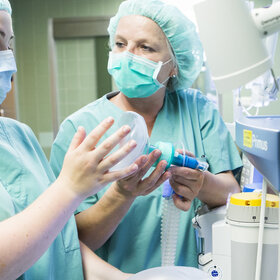
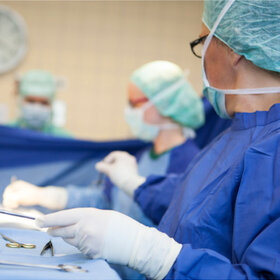
Entscheidet sich der Patient letztendlich für den minimal-invasiven Gefäßeingriff, führen Dr. Merget und seine Kollegen der Radiologie die sogenannte Angioplastie durch. Nachdem die Problemstelle dargestellt wurde, führen sie über die Leistenarterie einen Draht in das betroffene Gefäß ein. Um den Verschluss überwinden zu können, erstellen sie eine „Roadmap“ des Problembereichs. Haben sie die Problemstelle mit dem Draht passiert und sind sie wieder im plaquefreien Teil des Gefäßes angelangt, wird ein Ballonkatheter hinterhergeschoben. Der Ballon wird an der Problemstelle platziert und aufgepumpt (dilatieren). Dabei kommt je nach Gefäß und Katheter ein Druck von bis zu 18 bar zum Einsatz. Zum Vergleich: Einen Autoreifen befüllt man in der Regel mit 2,0 bis 2,5 bar. „Normalerweise halten wir den Druck circa zwei Minuten lang aufrecht. Danach lassen wir den Druck ab und schauen uns das Gefäß an. Ist der Gefäßdurchschnitt ausreichend weit und die Gefäßwand glatt, dann waren wir bereits erfolgreich. Die Plaques wurden an der Wand festgedrückt. Ist das Gefäß dagegen noch verengt oder bestehen Verletzungen der Gefäßwand (Dissektionen), die den Blutstrom noch begrenzen, wird die Prozedur meistens noch einmal wiederholt, ggf. über einen längeren Zeitraum als zuvor“, erklärt Dr. Merget das Vorgehen. Ist auch nach wiederholtem Dilatieren kein zufriedenstellendes Ergebnis erzielt worden, kann ein Stent - ein Gitterröhrchen zur langfristigen Wandstabilisierung - eingesetzt werden. Je nach Gefäßregion kann es auch sinnvoll sein, gleich einen Stent zu implantieren. In sehr beweglichen Körperregionen, wie z. B. dem Kniegelenk, versucht man dagegen, soweit wie möglich auf einen Stent zu verzichten. Schließlich ist das Risiko, dass er dort bricht, leicht erhöht.
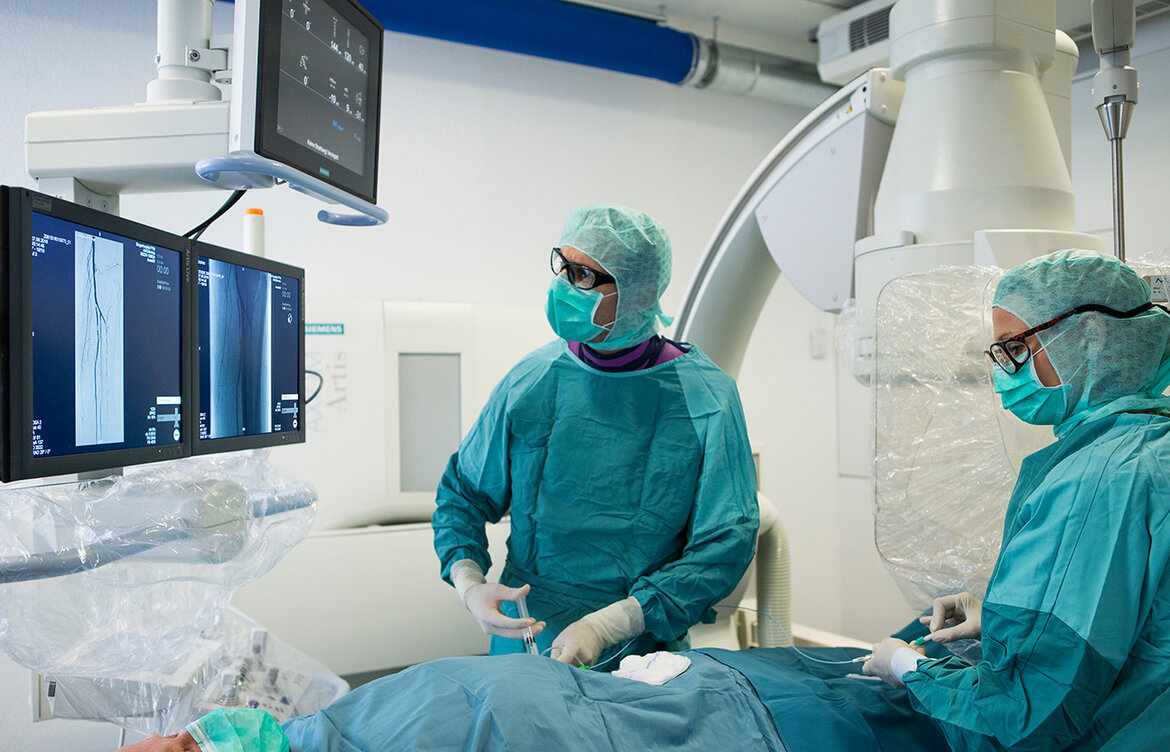
Der Patient ist während des circa zweistündigen Eingriffs in der Leiste lokal betäubt und bei vollem Bewusstsein. „Der Erfolg der Maßnahme ist daher u. a. auch von der Mitarbeit des Patienten abhängig, der das betroffene Bein in den entscheidenden Phasen möglichst ruhig halten muss. Das funktioniert in der Regel ohne Probleme. Besonders ängstliche Patienten oder Patienten mit einem Restless-Legs-Syndrom bekommen vorher von uns Medikamente bzw. ein Beruhigungsmittel. Eine Vollnarkose ist dagegen nur in Ausnahmefällen nötig. Durch die örtliche Betäubung kann uns der Patient dann eine unmittelbare Rückmeldung über sein Bein geben. Schmerzen während des Eingriffs können z. B. auf eine Dissektion, eine Verletzung der Gefäßwand, hindeuten. Wird der Fuß dagegen warm, ist das ein Zeichen, dass das Blut wieder gut fließt“, beschreibt der Radiologe.
Nach erfolgreicher Angioplastie übernehmen die Internisten der Diabetologie wieder. Sie betreuen den Patienten auf ihrer Station, bis postinterventionelle Komplikationen ausgeschlossen sind. Nachdem der Patient das Krankenhaus verlassen hat, kontrollieren Chefarzt Möller und sein Team in ambulanten Sprechstunden die Wundheilung, die das wichtigste Indiz für ein weiterhin offenes Gefäß ist. „Es ist toll zu sehen, wenn sich eine Wunde schließt und dem Patienten dadurch neue Lebensqualität gegeben wird. Mit einer offenen Wunde kann er ja vieles nicht machen – Schwimmbad- oder Saunabesuche sind z. B. tabu“, so Möller.
Allerdings behebt die Angioplastie lediglich die Symptome und ist deshalb kein Garant dafür, dass die Gefäße für immer offen bleiben. Es kann passieren, dass sich in der gleichen oder einer anderen Arterie erneut eine Engstelle bildet und eine neue Verletzung am Fuß nicht heilt. Dann kann ein erneuter Eingriff erforderlich sein.
Kristin Brunner
Weitere Informationen
Weitere Informationen zum Zentrum Diabetischer Fuß erhalten Sie auf der Seite unseres Interdisziplinären Zentrums Diabetischer Fuß (DDG)
Beiträge aus der gleichen Kategorie
Ihre Ansprechpartner in der Unternehmenskommunikation
Unsere nächsten Termine
... am Bürgerhospital Frankfurt und am Clementine Kinderhospital

Gemeinsam gegen chronische Wunden - Wie das Angiologisch-Diabetologische Zentrum Patienten mit pAVK behandelt
Wenn Wunden nicht heilen, kann dies unterschiedliche Gründe haben. Zu den häufigsten Entstehungsursachen von chronischen Wunden an Füßen und Beinen zählt die periphere arterielle Verschlusskrankheit (pAVK), bei der Arterien der Beine verengt oder gar verschlossen sind. Auslöser hierfür sind sogenannte Plaques – kleine fleckenförmige, entzündliche Ablagerungen im Blutgefäß. Am Bürgerhospital Frankfurt arbeiten Diabetologen und Radiologen eng zusammen, um Patienten mit chronischen Wunden an unserem Angiologisch-Diabetologischen Zentrum optimal zu behandeln.
Die Plaques in den Gefäßen führen dazu, dass sich der Durchmesser der Arterie über einen längeren Zeitraum kontinuierlich verringert und das Blut nicht mehr störungsfrei fließen kann. Je nach Ausprägung und Lage der entstehenden Verengung haben betroffene Patienten z. B. Schmerzen beim Gehen oder Treppensteigen. Diese lassen beim Stehenbleiben, z. B. vor einer Geschäftsauslage, rasch nach. Im Volksmund ist die pAVK daher auch als „Schaufensterkrankheit“ bekannt.
Ein verringerter Durchmesser des Gefäßes bedingt die schlechtere Versorgung der nachfolgenden Körperregion mit Sauerstoff. Kommt es dort zu einer Verletzung (Läsion), kann die pAVK daher zu einer Wundheilstörung führen. Da gerade chronische Wunden nicht nur die Lebensqualität drastisch reduzieren, sondern vor allem auch Einfallstore für Krankheitserreger sind, ist es in diesen Fällen entscheidend, eine vorliegende pAVK rasch zu erkennen und effektiv zu beheben.

Besondere Gefährdung bei Diabetes
Zu den Hauptrisikogruppen für die arterielle Verschlusskrankheit zählen Raucher und Menschen mit Diabetes. Tritt bei Letzteren eine pAVK auf, sind zumeist eine oder mehrere Arterien der Beine verengt. In seinem Berufsleben hat Christian-Dominik Möller, Chefarzt der Klinik für Diabetologie und Ernährungsmedizin und Leiter des von der Deutschen Diabetesgesellschaft zertifizierten Interdisziplinären Zentrums Diabetischer Fuß (IZDF), am Bürgerhospital Frankfurt bereits eine Vielzahl betroffener Patienten behandelt: „Die pAVK sehen wir hauptsächlich bei über Jahren hinweg schlecht eingestellten Typ-2-Diabetikern mit einer 10– bis 20-jährigen Krankheitsgeschichte. Die Gründe hierfür liegen darin, dass Diabetes mellitus häufig auch mit einer Fettstoffwechselstörung und einer Bluthochdruckerkrankung einhergeht. Diese Erkrankungen verstärken sich gegenseitig negativ. Rauchen und Stress unterstützen diesen Prozess und führen zu einem rascheren Voranschreiten.“
Neben der pAVK führt die Schädigung der peripheren Nerven (Polyneuropathie, PNP) in Beinen und Füßen zu Läsionen. Sie ist ebenfalls eine Folge eines über lange Zeit hinweg schlecht eingestellten Diabetes. Oft unscheinbare Bagatellverletzungen werden vom Betroffenen zunächst nicht gespürt, bleiben daher unentdeckt und entwickeln sich zu schwerwiegenden Wunden, die schlecht abheilen, sich leicht infizieren und sich oftmals zu tiefen Geschwüren entwickeln. Diese können sich bis auf den Knochen ausbreiten. Man spricht dann vom Diabetischen Fuß-Syndrom, das in Deutschland noch immer in vielen Fällen mit einer Amputation endet. Um es nicht so weit kommen zu lassen, haben sich Chefarzt Möller und sein Team u. a. auf dessen Versorgung spezialisiert. Mit unterschiedlichen modernen Therapiemethoden, wie der Plasmatherapie und der Fliegenlarventherapie, können sie den Wunden zu Leibe rücken und Amputationen verhindern. Und das mit Erfolg: Aufgrund positiver Behandlungsergebnisse, innovativer Methoden und einer extrem niedrigen Amputationsrate bei diabetesbedingten Wunden ist das Zentrum seit vielen Jahren einziger Vertragspartner der AOK Hessen für die integrierte Versorgung des Diabetischen Fußsyndroms.
Heilen PNP-bedingte Wunden nach intensiver Therapie im IZDF nicht, liegt neben der PNP oftmals eine pAVK vor. „Anhand des sogenannten Knöchel-Arm-Index (ABI) können wir feststellen, ob eine Durchblutungsstörung vorliegt. Wir messen dabei den Blutdruck am Oberarm und am Unterschenkel des Patienten und ermitteln deren Quotienten. Bei einer gesunden Durchblutung liegt das Ergebnis über 0,9. Liegt es dagegen unter 0,7, ist dies ein Hinweis darauf, dass eine relevante pAVK vorliegt. Liegt der Wert dazwischen, muss man den Befund kontrollieren und hat die Chance, durch Änderung des Lebensstils und die Einnahme bestimmter Medikamente einer größeren Gefäßverengung noch entgegenzuwirken“, so Christian-Dominik Möller. Um den Verdacht zu bestätigen, greifen die Diabetologen zusätzlich zur Duplexsonographie. Hierbei können Verengungen bildlich und turbulente Blutströme farblich dargestellt werden. „Stellen wir fest, dass eines der für die Blutversorgung der Wunde wichtigen Gefäße verengt oder verschlossen ist, setzen wir uns mit den Gefäßexperten aus Radiologie und Gefäßchirurgie zusammen und beraten das weitere Vorgehen. Dieses interdisziplinäre Gespräch findet mindestens einmal wöchentlich im Angiologisch- Diabetologischen Kolloquium statt und steht auch niedergelassenen Ärztinnen und Ärzten offen. Bei allen Entscheidungen steht stets das Wohl des Patienten durch einen möglichst komplikationsfreien Eingriff im Fokus“, so Möller.

Gemeinsam im Sinne des Patienten
Beteiligte des Kolloquiums sind neben den Diabetologen des Bürgerhospitals auch dessen Radiologen sowie die Gefäßchirurgen des Krankenhauses Nordwest in Frankfurt. Dass Gefäßchirurgen an diesem Kolloquium teilnehmen, leuchtet ein. Doch was können Radiologen dazu beitragen?
Die Radiologen haben in diesem Fall eine Doppelfunktion inne. So können sie zum einen die Gefäßdiagnostik bei Bedarf durch eine Computertomographie(CT)-Angiographie oder eine Magnetresonanz(MR)-Angiographie verfeinern. „Manchmal geben der Knöchel-Arm-Index und die Sonographie noch kein eindeutiges Bild der Gefäßbeschaffenheit ab. Dann können wir mit der Schnittbilddiagnostik die Probleme im Hinblick auf Ausmaß und Lage weiter eingrenzen. Dabei bevorzugen wir die Untersuchung mittels MRT-Angiographie, da das hier eingesetzte Kontrastmittel im Gegensatz zum CT-Kontrastmittel kein Jod enthält und dadurch die Nieren nicht belastet. Gerade bei pAVK-Patienten mit Diabetes, die oft auch eine chronische Niereninsuffizienz haben, ist dies von Vorteil“, erläutert Dr. med. Robert Merget, Leitender Oberarzt der Diagnostischen und Interventionellen Radiologie am Bürgerhospital Frankfurt.
Zum anderen können sie die Behandlung fortsetzen. Sind die Gefäßprobleme eindeutig diagnostiziert, beraten die Diabetologen, Radiologen und Gefäßchirurgen darüber, wie sie am besten zu behandeln sind. Eine medikamentöse Herangehensweise mit eingeschlossener Änderung des Lebenswandels ist zu diesem Zeitpunkt nicht mehr ausreichend. Die Frage lautet dann vielmehr: Kann man die Verengung mittels eines minimal-invasiven Kathetereingriffs beheben oder müssen die Chirurgen ran? „Für uns steht mit Blick auf das Nutzen-Risiko- Verhältnis im Vordergrund, die beste Lösung für den Patienten zu finden. Das bedeutet natürlich, dass sowohl Diagnostik als auch Behandlung so schonend wie möglich durchgeführt werden. Minimalinvasive Interventionen und Bypass-Operationen sind dabei keine konkurrierenden, sondern einander ergänzende Methoden. Trotzdem empfiehlt die aktuelle Leitlinie pAVK, im ersten Schritt den Kathetereingriff vorzuziehen, weil dieser in der Regel weniger belastend für den Patienten ist“, erklärt Dr. Merget. In bestimmten Fällen, z. B. bei sehr langen Verschlüssen oder wenn die Leistenarterie mit betroffen ist, raten die Ärzte den Patienten dennoch zu einer Operation. „Uns ist es wichtig, den Patienten so umfassend wie möglich zu informieren, damit er selbst eine fundierte Entscheidung treffen kann. Es kann dann durchaus auch vorkommen, dass wir uns intensiv mit dem Patienten über die Möglichkeiten unterhalten und er dennoch zunächst wieder auf die Station geht, ohne sich entschieden zu haben. Das ist auch vollkommen in Ordnung. Schließlich sind beide Behandlungsformen Eingriffe in den Körper, die mit Risiken verbunden sind“, so der Leitende Oberarzt.

Feinmechaniker am Werk
Entscheidet sich der Patient letztendlich für den minimal-invasiven Gefäßeingriff, führen Dr. Merget und seine Kollegen der Radiologie die sogenannte Angioplastie durch. Nachdem die Problemstelle dargestellt wurde, führen sie über die Leistenarterie einen Draht in das betroffene Gefäß ein. Um den Verschluss überwinden zu können, erstellen sie eine „Roadmap“ des Problembereichs. Haben sie die Problemstelle mit dem Draht passiert und sind sie wieder im plaquefreien Teil des Gefäßes angelangt, wird ein Ballonkatheter hinterhergeschoben. Der Ballon wird an der Problemstelle platziert und aufgepumpt (dilatieren). Dabei kommt je nach Gefäß und Katheter ein Druck von bis zu 18 bar zum Einsatz. Zum Vergleich: Einen Autoreifen befüllt man in der Regel mit 2,0 bis 2,5 bar. „Normalerweise halten wir den Druck circa zwei Minuten lang aufrecht. Danach lassen wir den Druck ab und schauen uns das Gefäß an. Ist der Gefäßdurchschnitt ausreichend weit und die Gefäßwand glatt, dann waren wir bereits erfolgreich. Die Plaques wurden an der Wand festgedrückt. Ist das Gefäß dagegen noch verengt oder bestehen Verletzungen der Gefäßwand (Dissektionen), die den Blutstrom noch begrenzen, wird die Prozedur meistens noch einmal wiederholt, ggf. über einen längeren Zeitraum als zuvor“, erklärt Dr. Merget das Vorgehen. Ist auch nach wiederholtem Dilatieren kein zufriedenstellendes Ergebnis erzielt worden, kann ein Stent - ein Gitterröhrchen zur langfristigen Wandstabilisierung - eingesetzt werden. Je nach Gefäßregion kann es auch sinnvoll sein, gleich einen Stent zu implantieren. In sehr beweglichen Körperregionen, wie z. B. dem Kniegelenk, versucht man dagegen, soweit wie möglich auf einen Stent zu verzichten. Schließlich ist das Risiko, dass er dort bricht, leicht erhöht.

Der Patient ist während des circa zweistündigen Eingriffs in der Leiste lokal betäubt und bei vollem Bewusstsein. „Der Erfolg der Maßnahme ist daher u. a. auch von der Mitarbeit des Patienten abhängig, der das betroffene Bein in den entscheidenden Phasen möglichst ruhig halten muss. Das funktioniert in der Regel ohne Probleme. Besonders ängstliche Patienten oder Patienten mit einem Restless-Legs-Syndrom bekommen vorher von uns Medikamente bzw. ein Beruhigungsmittel. Eine Vollnarkose ist dagegen nur in Ausnahmefällen nötig. Durch die örtliche Betäubung kann uns der Patient dann eine unmittelbare Rückmeldung über sein Bein geben. Schmerzen während des Eingriffs können z. B. auf eine Dissektion, eine Verletzung der Gefäßwand, hindeuten. Wird der Fuß dagegen warm, ist das ein Zeichen, dass das Blut wieder gut fließt“, beschreibt der Radiologe.
Nach erfolgreicher Angioplastie übernehmen die Internisten der Diabetologie wieder. Sie betreuen den Patienten auf ihrer Station, bis postinterventionelle Komplikationen ausgeschlossen sind. Nachdem der Patient das Krankenhaus verlassen hat, kontrollieren Chefarzt Möller und sein Team in ambulanten Sprechstunden die Wundheilung, die das wichtigste Indiz für ein weiterhin offenes Gefäß ist. „Es ist toll zu sehen, wenn sich eine Wunde schließt und dem Patienten dadurch neue Lebensqualität gegeben wird. Mit einer offenen Wunde kann er ja vieles nicht machen – Schwimmbad- oder Saunabesuche sind z. B. tabu“, so Möller.
Allerdings behebt die Angioplastie lediglich die Symptome und ist deshalb kein Garant dafür, dass die Gefäße für immer offen bleiben. Es kann passieren, dass sich in der gleichen oder einer anderen Arterie erneut eine Engstelle bildet und eine neue Verletzung am Fuß nicht heilt. Dann kann ein erneuter Eingriff erforderlich sein.
Kristin Brunner
Weitere Informationen
Weitere Informationen zum Zentrum Diabetischer Fuß erhalten Sie auf der Seite unseres Interdisziplinären Zentrums Diabetischer Fuß (DDG)
Beiträge aus der gleichen Kategorie
Uhrtürmchen 1/2024

In dieser Ausgabe lesen Sie:
- Für kranke Kinder stark bleiben – Chefarztwechsel am Clementine Kinderhospital
- Großes Herz für nierenkranke Kinder – Die Nephrologie am Clementine Kinderhospital
- Im Porträt: Patientenfürsprecherin Marion Weber
- Teamtrainings für den Notfall – Simulationszentrum für das Bürgerhospital und Clementine Kinderhospital
- Im Gespräch: Abschied von Geschäftsführer Wolfgang Heyl
- Von der Theorie zur Praxis – Das Praktische Jahr für Medizinstudierende am Bürgerhospital
Uhrtürmchen abonnieren
Sie möchten gerne unser Patientenmagazin als Printausgabe lesen oder in Ihrer Praxis auslegen? Füllen Sie dazu bitte unten stehendes Kontaktformular aus. Sie erhalten dann unser Uhrtürmchen zweimal pro Jahr kostenfrei in Ihre Praxis oder zu Ihnen nach Hause geschickt. Wenn Sie unser Patientenmagazin nicht mehr erhalten wollen, können Sie ebenfalls dieses Kontaktformular nutzen.
Felder mit einem * sind Pflichtfelder.