Wenn Essen bei der Heilung hilft
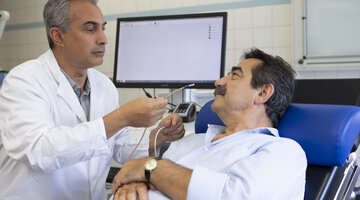
Es ist wohl keine neue Erkenntnis, dass richtige Ernährung wichtig ist. Dies gilt bereits für gesunde Menschen. Für die meisten Kranken umso mehr. Sie kann zur Prävention, Heilung oder aber zumindest Linderung einiger Erkrankungen beitragen. Manche Krankheiten erfordern eine spezielle Ernährung, andere wiederum eine Umstellung der Essgewohnheiten. Auch am Bürgerhospital und am Clementine Kinderhospital nimmt sie daher eine wichtige Rolle ein.
Menschen, die an Diabetes erkrankt sind, müssen sich wesentlich stärker und vor allem differenzierter mit dem Thema Ernährung auseinandersetzen als manch andere. Zwar sind die Zeiten der strengen Diabetesdiät vorbei. Menschen mit Diabetes können selbst entscheiden, was sie gerne essen möchten. Dennoch müssen sie sich intensiv damit auseinandersetzen, was sie essen. Vor allem dann, wenn sie Insulin spritzen. Um die richtige Menge an Insulin zu spritzen, die benötigt wird, um den Blutzucker nach dem Essen wieder zu senken, ist es entscheidend, dass sie ihre Mahlzeit berechnen können. Sie müssen lernen, einzuschätzen, wieviele Kohlenhydrate in einer Mahlzeit enthalten sind. Gerechnet wird hierbei in Kohlenhydrateinheiten (KE). Eine KE entspricht 10 Gramm Kohlenhydraten. So hat ein Standard-Brötchen ca. drei KE. Doch auch in Obst sind Kohlenhydrate in Form von Frucht- und Traubenzucker enthalten, so findet sich in 70 Gramm Weintrauben 1 KE (=10 g Kohlenhydrate). Fisch und Fleisch dagegen haben null KE, da sie aus Fett und Eiweißen bestehen.

Wieviel Kohlenhydrate stecken in einem Vollkornbrot und wie hoch ist mein KE-Faktor? Für Diabetiker ist es wichtig, dies zu wissen.
In der Klinik für Diabetologie und Ernährungsmedizin des Bürgerhospitals helfen vier Diabetes- und Ernährungsberaterinnen den Patienten, das Berechnen der benötigten Insulinmenge zu erlernen. „Diabetologie ohne Ernährungsberatung geht nicht“, bestätigt die Diplom-Oecotrophologin Birgit Seeger-Büttner, die bereits seit 20 Jahren als Ernährungsberaterin am Bürgerhospital arbeitet und die Ernährungsberatung leitet. Gemeinsam mit ihren drei Kolleginnen Birthe Kemmerling (Oecotrophologin und Diabetesberaterin DDG), Heike Nentwig-Guba (Ernährungsberaterin DGE und Diabetesberaterin DDG) und Serap Mansuroglu (Diabetesberaterin DDG und Krankenschwester) berät sie dort die Patienten. Am Clementine Kinderhospital übernimmt diese Aufgabe Diabetesberaterin Antje Glaser.
In Einzelgesprächen und Gruppenschulungen lernen die Diabetespatienten unterschiedlichste Lebensmittel und deren Inhaltstoffe kennen, den Kohlenhydrat-Gehalt eines Lebensmittels zu schätzen und anschließend die individuell benötigte Insulinmenge zu berechnen. Unter anderem geschieht dies am Schulungsbuffet. Hier können sich die Patienten ihr Essen ganz nach Wunsch zusammenstellen. Patienten, die aus gesundheitlichen Gründen auf ihrem Zimmer bleiben müssen, besuchen die Beraterinnen auch gerne am Bett. „Für unsere Arbeit ist es von großem Vorteil, dass die Patienten stationär sind. Wir können sie in ihrem Tagesablauf begleiten und entdecken so zum Beispiel leichter, wenn ein Patient die richtige Berechnung noch nicht beherrscht“, so Seeger-Büttner.

Gute Zusammenarbeit untereinander und mit den übrigen Berufsgruppen ist für Birgit Seeger-Büttner (re.) und ihre Kolleginnen Heike Nentwig-Guba, Serap Mansuroglu und Birthe Kemmerling (v. li.) wichtig.
Eine Anpassung der Ernährung ist sehr wichtig
In der Klinik für Diabetologie und Ernährungsmedizin werden sowohl junge als auch hochbetagte Menschen behandelt. Vor allem die älteren Patienten leiden oftmals nicht allein an Diabetes. Bei ihnen liegen meist mehrere Erkrankungen gleichzeitig vor. Sie sind multimorbid und weisen zum Beispiel Übergewicht, Fettstoffwechselstörungen, Bluthochdruck, Entzündungen der Bauchspeicheldrüse und/oder eine Fettleber auf. Andere wiederum haben Nahrungsmittelunverträglichkeiten wie Milchzucker- oder Fruchtzuckerunverträglichkeit, die berücksichtigt werden müssen. Auch die Zahl der Schwangeren mit Diabetes nimmt zu.
Jede dieser Erkrankungen bedingt eine angepasste Ernährung. Bei der Beratung der Patienten der Klinik für Diabetologie und Ernährungsmedizin müssen Birgit Seeger-Büttner und ihre Kolleginnen daher oftmals komplexe Ausgangssituationen berücksichtigen, um die Betroffenen optimal beraten zu können. Gekocht wird im Rahmen der Schulungen nicht. „Diabetiker können ja alles essen. Das Kochen spezieller Gerichte für Diabetiker ist daher nicht notwendig. Uns ist viel wichtiger, sie zu einer gesunden Ernährung zu motivieren. Gerne können unsere Patienten jedoch ihre Lieblingsrezepte mitbringen, so dass wir sie mit ihnen durchgehen können. Zudem freuen wir uns, wenn Familienmitglieder an unseren Schulungen teilnehmen“, erklärt Seeger-Büttner.
Die Schulungen werden nicht nur auf Deutsch, sondern bei Bedarf auch auf Türkisch, Arabisch, Englisch und Französisch angeboten. Heike Nentwig-Guba bietet zusätzlich zur stationären auch eine ambulante Ernährungsberatung an, die sich nicht allein auf Diabetes beschränkt, sondern sich auch mit anderen Erkrankungen auseinandersetzt. „Wichtig ist uns, dass wir eine ganzheitliche Beratung anbieten. Das heißt für uns, dass wir auch auf den positiven Einfluss von Bewegung und ihre Notwendigkeit hinweisen. Wer ein Eis essen will, kann ja einfach einen Spaziergang zur Eisdiele machen, anstatt das Auto zu nehmen. Durch die Bewegung sinkt der Blutzuckerspiegel und so ‘verdient’ man sich sozusagen die Leckerei“, so die Ernährungsberaterin. Ein Tipp, den natürlich auch Nicht-Diabetiker beherzigen können und sollten. Bewegung und richtige Ernährung spielen schließlich bei der Vorbeugung einer Diabeteserkrankung eine gewichtige Rolle.
Doch nicht nur bei Diabetes kann die Ernährungsberatung die medizinische Therapie ergänzen. Auch bei anderen Erkrankungen kann sie ein entscheidender Baustein des Therapieerfolgs sein, wie zum Beispiel bei manchen Magen-Darm-, Leber- oder Lungen-Erkrankungen, bei Krebs oder bei Patienten, die auf der Intensivstation liegen. Um die optimale Versorgung dieser Patienten des Bürgerhospitals kümmert sich hauptsächlich Dr. rer. med. Astrid Wächtershäuser. Seit Oktober 2015 verstärkt die Diplom-Oecotrophologin das Team der Medizinischen Klinik und kann ebenso wie Birgit Seeger-Büttner und ihre Kolleginnen auch von sämtlichen anderen Fachbereichen des Bürgerhospitals zu Rate gezogen werden (Konsil).
Die richtige Ernährung bei Mangelernährung
„Meistens sind es Patienten, die an einer internistischen Erkrankung leiden, die einen chirurgischen Eingriff am Magen-Darm-Trakt hatten oder auf der Intensivstation liegen, um deren optimale Versorgung ich mich kümmere“, erläutert Dr. Wächtershäuser und fährt fort: „Auch rufen uns die Ärzte und Pflegekräfte, wenn sie bei einem Patienten, der zu uns kommt, eine Mangelernährung feststellen.“ Mittels eines einfachen Fragebogens können die Stationsmitarbeiter feststellen, ob diese vorliegt. Gemeinsam mit Tobias Jung, Oberarzt der Medizinischen Klinik, erarbeitet Dr. Wächtershäuser aktuell zusätzlich ein Schulungsprogramm, um die Mitarbeiter im sogenannten Nutrition Risk Screening fortzubilden. Zudem entwickeln sie Standards für die Stationen, anhand derer die richtige Nahrung für die Patienten in Abhängigkeit vom jeweiligen Krankheitsbild ausgewählt werden kann. „Die Kolleginnen und Kollegen sind diesbezüglich bereits sehr aufmerksam und kennen sich gut aus. Doch möchten wir das Screening und die frühzeitige ernährungsmedizinische Versorgung der Patienten noch weiter ausbauen“, so Dr. Wächtershäuser.
Wird eine Mangelernährung erkannt, beginnt umgehend die Ernährungstherapie. Dem Patienten wird eine auf seine persönlichen Bedürfnisse angepasste Ernährung zur Verfügung gestellt. Dies beinhaltet oftmals auch das Anbieten von Trink- oder Zusatznahrung, die z.B. besonders hochkalorisch oder eiweißreich ist. Oft sind es ältere Menschen, die von Dr. Wächtershäuser beraten werden. Bei ihnen liegt häufig eine Mangelernährung vor. Manche leiden zum Beispiel unter COPD (chronic obstructive pulmonary disease). Die erhöhte Atemleistung erfordert viel Energie und daher auch eine höhere Kalorienzufuhr, um einer Mangelernährung entgegenzuwirken. Auch können Tumorerkrankungen zu einem Mangel an Energie und bestimmten wichtigen Nährstoffen führen.

Dr. Wächtershäuser berät Patienten mit den unterschiedlichsten Krankheitsbildern.
Ernährung bei chronisch entzündlichen Darmerkrankungen (CED)
Doch auch jüngere Menschen gehören zu den Patienten, die Dr. Wächtershäuser betreut. So sind beispielsweise Patienten mit chronisch entzündlichen Darmerkrankungen (CED) tendenziell jünger. Ihnen kann sie Tipps für die richtige Ernährung während eines Schubs bzw. in der Erholungsphase an die Hand geben und ihre Fragen beantworten. „Durch das Internet und leider manchmal auch die Presse geistert so mancher Irrglaube zum Thema richtige Ernährung bei chronisch entzündlichen Darmerkrankungen. Dort wird zum Beispiel behauptet, dass Zucker oder Weißmehl die Entzündungen auslösen können. Dies ist einfach nicht korrekt. Man kann während eines Schubs die Symptome abmildern. Entzündungen vorbeugen kann man jedoch leider nicht“, beschreibt Dr. Wächtershäuser.
Künstliche Ernährung mit einer Magen- oder PEG-Sonde
Ein weiterer Schwerpunkt der Arbeit von Dr. Wächtershäuser ist die künstliche Ernährung, bei der der Patient intravenös oder über eine Magen- oder PEG-Sonde ernährt werden muss. Bei der PEG-Sonde wird ein Zugang durch die Haut und die Bauchwand in den Magen gelegt, um den Patienten zu ernähren. Bei der Magensonde gelangt die Sonde über den Mund oder die Nase, den Rachen und die Speiseröhre in den Magen. Bei der künstlichen Ernährung wird spezielle Flüssignahrung verabreicht, die auf die Bedürfnisse des Patienten und die Besonderheiten der Ernährung mittels Sonde abgestimmt ist.
Die intravenöse Ernährung, die entweder ergänzend oder manchmal auch ausschließlich notwendig ist, kommt dann zum Tragen, wenn die Ernährung über den Darm nicht ausreicht oder nicht möglich ist. Hier wird in Abhängigkeit vom Krankheitsbild eine geeignete Infusionslösung ausgesucht und ein entsprechender Therapieplan erarbeitet. Auch die Überleitung in den häuslichen Bereich mit einer künstlichen Ernährung, sei es mit einer PEG-Sonde oder einem Dauerkatheter für die intravenöse Ernährung, wird von Dr. Wächtershäuser in Zusammenarbeit mit dem Sozialdienst, dem Hausarzt, einem Pflegedienst und dem behandelnden Klinikarzt organisiert.
„Auch berate ich Patienten, die sich einer Operation des Magen-Darm-Traktes unterziehen mussten“, beschreibt Wächtershäuser. Dies kann z.B. der Patient sein, dem aufgrund einer Tumorerkrankung ein Teil des Magens entfernt werden musste. Für ihn ist hauptsächlich eine Umstellung seiner Ernährungsgewohnheiten wichtig. Essen und Trinken muss er nun möglichst getrennt voneinander einnehmen und seine Mahlzeiten von drei großen auf sechs bis acht kleinere aufteilen. Für manche gilt diese Umstellung nur zeitweise, für andere lebenslang.
Kristin Brunner
Weiterführende Informationen
Klinik für Diabetologie und Ernährungsmedizin am Bürgerhospital
Kinder- und Jugenddiabetologie am Clementine Kinderhospital
Ambulanz für chronisch entzündliche Darmerkrankungen
Beiträge aus der gleichen Kategorie
Ihre Ansprechpartner in der Unternehmenskommunikation
Unsere nächsten Termine
... am Bürgerhospital Frankfurt und am Clementine Kinderhospital
- Patientenveranstaltung
- Fachveranstaltung
Mai
23 | DoAUSGEBUCHT - Pädiatrische Sonographie - Grundkurs Abdomen/Retroperitoneum/ThoraxJuni
07 | FrKlinischer Nachmittag Augenheilkunde
Wenn Essen bei der Heilung hilft
Es ist wohl keine neue Erkenntnis, dass richtige Ernährung wichtig ist. Dies gilt bereits für gesunde Menschen. Für die meisten Kranken umso mehr. Sie kann zur Prävention, Heilung oder aber zumindest Linderung einiger Erkrankungen beitragen. Manche Krankheiten erfordern eine spezielle Ernährung, andere wiederum eine Umstellung der Essgewohnheiten. Auch am Bürgerhospital und am Clementine Kinderhospital nimmt sie daher eine wichtige Rolle ein.
Menschen, die an Diabetes erkrankt sind, müssen sich wesentlich stärker und vor allem differenzierter mit dem Thema Ernährung auseinandersetzen als manch andere. Zwar sind die Zeiten der strengen Diabetesdiät vorbei. Menschen mit Diabetes können selbst entscheiden, was sie gerne essen möchten. Dennoch müssen sie sich intensiv damit auseinandersetzen, was sie essen. Vor allem dann, wenn sie Insulin spritzen. Um die richtige Menge an Insulin zu spritzen, die benötigt wird, um den Blutzucker nach dem Essen wieder zu senken, ist es entscheidend, dass sie ihre Mahlzeit berechnen können. Sie müssen lernen, einzuschätzen, wieviele Kohlenhydrate in einer Mahlzeit enthalten sind. Gerechnet wird hierbei in Kohlenhydrateinheiten (KE). Eine KE entspricht 10 Gramm Kohlenhydraten. So hat ein Standard-Brötchen ca. drei KE. Doch auch in Obst sind Kohlenhydrate in Form von Frucht- und Traubenzucker enthalten, so findet sich in 70 Gramm Weintrauben 1 KE (=10 g Kohlenhydrate). Fisch und Fleisch dagegen haben null KE, da sie aus Fett und Eiweißen bestehen.

Wieviel Kohlenhydrate stecken in einem Vollkornbrot und wie hoch ist mein KE-Faktor? Für Diabetiker ist es wichtig, dies zu wissen.
In der Klinik für Diabetologie und Ernährungsmedizin des Bürgerhospitals helfen vier Diabetes- und Ernährungsberaterinnen den Patienten, das Berechnen der benötigten Insulinmenge zu erlernen. „Diabetologie ohne Ernährungsberatung geht nicht“, bestätigt die Diplom-Oecotrophologin Birgit Seeger-Büttner, die bereits seit 20 Jahren als Ernährungsberaterin am Bürgerhospital arbeitet und die Ernährungsberatung leitet. Gemeinsam mit ihren drei Kolleginnen Birthe Kemmerling (Oecotrophologin und Diabetesberaterin DDG), Heike Nentwig-Guba (Ernährungsberaterin DGE und Diabetesberaterin DDG) und Serap Mansuroglu (Diabetesberaterin DDG und Krankenschwester) berät sie dort die Patienten. Am Clementine Kinderhospital übernimmt diese Aufgabe Diabetesberaterin Antje Glaser.
In Einzelgesprächen und Gruppenschulungen lernen die Diabetespatienten unterschiedlichste Lebensmittel und deren Inhaltstoffe kennen, den Kohlenhydrat-Gehalt eines Lebensmittels zu schätzen und anschließend die individuell benötigte Insulinmenge zu berechnen. Unter anderem geschieht dies am Schulungsbuffet. Hier können sich die Patienten ihr Essen ganz nach Wunsch zusammenstellen. Patienten, die aus gesundheitlichen Gründen auf ihrem Zimmer bleiben müssen, besuchen die Beraterinnen auch gerne am Bett. „Für unsere Arbeit ist es von großem Vorteil, dass die Patienten stationär sind. Wir können sie in ihrem Tagesablauf begleiten und entdecken so zum Beispiel leichter, wenn ein Patient die richtige Berechnung noch nicht beherrscht“, so Seeger-Büttner.

Gute Zusammenarbeit untereinander und mit den übrigen Berufsgruppen ist für Birgit Seeger-Büttner (re.) und ihre Kolleginnen Heike Nentwig-Guba, Serap Mansuroglu und Birthe Kemmerling (v. li.) wichtig.
Eine Anpassung der Ernährung ist sehr wichtig
In der Klinik für Diabetologie und Ernährungsmedizin werden sowohl junge als auch hochbetagte Menschen behandelt. Vor allem die älteren Patienten leiden oftmals nicht allein an Diabetes. Bei ihnen liegen meist mehrere Erkrankungen gleichzeitig vor. Sie sind multimorbid und weisen zum Beispiel Übergewicht, Fettstoffwechselstörungen, Bluthochdruck, Entzündungen der Bauchspeicheldrüse und/oder eine Fettleber auf. Andere wiederum haben Nahrungsmittelunverträglichkeiten wie Milchzucker- oder Fruchtzuckerunverträglichkeit, die berücksichtigt werden müssen. Auch die Zahl der Schwangeren mit Diabetes nimmt zu.
Jede dieser Erkrankungen bedingt eine angepasste Ernährung. Bei der Beratung der Patienten der Klinik für Diabetologie und Ernährungsmedizin müssen Birgit Seeger-Büttner und ihre Kolleginnen daher oftmals komplexe Ausgangssituationen berücksichtigen, um die Betroffenen optimal beraten zu können. Gekocht wird im Rahmen der Schulungen nicht. „Diabetiker können ja alles essen. Das Kochen spezieller Gerichte für Diabetiker ist daher nicht notwendig. Uns ist viel wichtiger, sie zu einer gesunden Ernährung zu motivieren. Gerne können unsere Patienten jedoch ihre Lieblingsrezepte mitbringen, so dass wir sie mit ihnen durchgehen können. Zudem freuen wir uns, wenn Familienmitglieder an unseren Schulungen teilnehmen“, erklärt Seeger-Büttner.
Die Schulungen werden nicht nur auf Deutsch, sondern bei Bedarf auch auf Türkisch, Arabisch, Englisch und Französisch angeboten. Heike Nentwig-Guba bietet zusätzlich zur stationären auch eine ambulante Ernährungsberatung an, die sich nicht allein auf Diabetes beschränkt, sondern sich auch mit anderen Erkrankungen auseinandersetzt. „Wichtig ist uns, dass wir eine ganzheitliche Beratung anbieten. Das heißt für uns, dass wir auch auf den positiven Einfluss von Bewegung und ihre Notwendigkeit hinweisen. Wer ein Eis essen will, kann ja einfach einen Spaziergang zur Eisdiele machen, anstatt das Auto zu nehmen. Durch die Bewegung sinkt der Blutzuckerspiegel und so ‘verdient’ man sich sozusagen die Leckerei“, so die Ernährungsberaterin. Ein Tipp, den natürlich auch Nicht-Diabetiker beherzigen können und sollten. Bewegung und richtige Ernährung spielen schließlich bei der Vorbeugung einer Diabeteserkrankung eine gewichtige Rolle.
Doch nicht nur bei Diabetes kann die Ernährungsberatung die medizinische Therapie ergänzen. Auch bei anderen Erkrankungen kann sie ein entscheidender Baustein des Therapieerfolgs sein, wie zum Beispiel bei manchen Magen-Darm-, Leber- oder Lungen-Erkrankungen, bei Krebs oder bei Patienten, die auf der Intensivstation liegen. Um die optimale Versorgung dieser Patienten des Bürgerhospitals kümmert sich hauptsächlich Dr. rer. med. Astrid Wächtershäuser. Seit Oktober 2015 verstärkt die Diplom-Oecotrophologin das Team der Medizinischen Klinik und kann ebenso wie Birgit Seeger-Büttner und ihre Kolleginnen auch von sämtlichen anderen Fachbereichen des Bürgerhospitals zu Rate gezogen werden (Konsil).
Die richtige Ernährung bei Mangelernährung
„Meistens sind es Patienten, die an einer internistischen Erkrankung leiden, die einen chirurgischen Eingriff am Magen-Darm-Trakt hatten oder auf der Intensivstation liegen, um deren optimale Versorgung ich mich kümmere“, erläutert Dr. Wächtershäuser und fährt fort: „Auch rufen uns die Ärzte und Pflegekräfte, wenn sie bei einem Patienten, der zu uns kommt, eine Mangelernährung feststellen.“ Mittels eines einfachen Fragebogens können die Stationsmitarbeiter feststellen, ob diese vorliegt. Gemeinsam mit Tobias Jung, Oberarzt der Medizinischen Klinik, erarbeitet Dr. Wächtershäuser aktuell zusätzlich ein Schulungsprogramm, um die Mitarbeiter im sogenannten Nutrition Risk Screening fortzubilden. Zudem entwickeln sie Standards für die Stationen, anhand derer die richtige Nahrung für die Patienten in Abhängigkeit vom jeweiligen Krankheitsbild ausgewählt werden kann. „Die Kolleginnen und Kollegen sind diesbezüglich bereits sehr aufmerksam und kennen sich gut aus. Doch möchten wir das Screening und die frühzeitige ernährungsmedizinische Versorgung der Patienten noch weiter ausbauen“, so Dr. Wächtershäuser.
Wird eine Mangelernährung erkannt, beginnt umgehend die Ernährungstherapie. Dem Patienten wird eine auf seine persönlichen Bedürfnisse angepasste Ernährung zur Verfügung gestellt. Dies beinhaltet oftmals auch das Anbieten von Trink- oder Zusatznahrung, die z.B. besonders hochkalorisch oder eiweißreich ist. Oft sind es ältere Menschen, die von Dr. Wächtershäuser beraten werden. Bei ihnen liegt häufig eine Mangelernährung vor. Manche leiden zum Beispiel unter COPD (chronic obstructive pulmonary disease). Die erhöhte Atemleistung erfordert viel Energie und daher auch eine höhere Kalorienzufuhr, um einer Mangelernährung entgegenzuwirken. Auch können Tumorerkrankungen zu einem Mangel an Energie und bestimmten wichtigen Nährstoffen führen.

Dr. Wächtershäuser berät Patienten mit den unterschiedlichsten Krankheitsbildern.
Ernährung bei chronisch entzündlichen Darmerkrankungen (CED)
Doch auch jüngere Menschen gehören zu den Patienten, die Dr. Wächtershäuser betreut. So sind beispielsweise Patienten mit chronisch entzündlichen Darmerkrankungen (CED) tendenziell jünger. Ihnen kann sie Tipps für die richtige Ernährung während eines Schubs bzw. in der Erholungsphase an die Hand geben und ihre Fragen beantworten. „Durch das Internet und leider manchmal auch die Presse geistert so mancher Irrglaube zum Thema richtige Ernährung bei chronisch entzündlichen Darmerkrankungen. Dort wird zum Beispiel behauptet, dass Zucker oder Weißmehl die Entzündungen auslösen können. Dies ist einfach nicht korrekt. Man kann während eines Schubs die Symptome abmildern. Entzündungen vorbeugen kann man jedoch leider nicht“, beschreibt Dr. Wächtershäuser.
Künstliche Ernährung mit einer Magen- oder PEG-Sonde
Ein weiterer Schwerpunkt der Arbeit von Dr. Wächtershäuser ist die künstliche Ernährung, bei der der Patient intravenös oder über eine Magen- oder PEG-Sonde ernährt werden muss. Bei der PEG-Sonde wird ein Zugang durch die Haut und die Bauchwand in den Magen gelegt, um den Patienten zu ernähren. Bei der Magensonde gelangt die Sonde über den Mund oder die Nase, den Rachen und die Speiseröhre in den Magen. Bei der künstlichen Ernährung wird spezielle Flüssignahrung verabreicht, die auf die Bedürfnisse des Patienten und die Besonderheiten der Ernährung mittels Sonde abgestimmt ist.
Die intravenöse Ernährung, die entweder ergänzend oder manchmal auch ausschließlich notwendig ist, kommt dann zum Tragen, wenn die Ernährung über den Darm nicht ausreicht oder nicht möglich ist. Hier wird in Abhängigkeit vom Krankheitsbild eine geeignete Infusionslösung ausgesucht und ein entsprechender Therapieplan erarbeitet. Auch die Überleitung in den häuslichen Bereich mit einer künstlichen Ernährung, sei es mit einer PEG-Sonde oder einem Dauerkatheter für die intravenöse Ernährung, wird von Dr. Wächtershäuser in Zusammenarbeit mit dem Sozialdienst, dem Hausarzt, einem Pflegedienst und dem behandelnden Klinikarzt organisiert.
„Auch berate ich Patienten, die sich einer Operation des Magen-Darm-Traktes unterziehen mussten“, beschreibt Wächtershäuser. Dies kann z.B. der Patient sein, dem aufgrund einer Tumorerkrankung ein Teil des Magens entfernt werden musste. Für ihn ist hauptsächlich eine Umstellung seiner Ernährungsgewohnheiten wichtig. Essen und Trinken muss er nun möglichst getrennt voneinander einnehmen und seine Mahlzeiten von drei großen auf sechs bis acht kleinere aufteilen. Für manche gilt diese Umstellung nur zeitweise, für andere lebenslang.
Kristin Brunner
Weiterführende Informationen
Klinik für Diabetologie und Ernährungsmedizin am Bürgerhospital
Kinder- und Jugenddiabetologie am Clementine Kinderhospital
Ambulanz für chronisch entzündliche Darmerkrankungen
Beiträge aus der gleichen Kategorie
Uhrtürmchen 2/2023

In dieser Ausgabe lesen Sie:
- Im Fokus: Hightech und Handarbeit – Wie medizinischer Fortschritt, Erfahrung und Präzision die Schilddrüsenchirurgie optimieren
- Renaissance der Muttermilchbank – Gespendete Frauenmilch: optimale Starthilfe für Frühgeborene
- Es war ein (Sommer-)Fest!
- Volkskrankheit Reflux
- Kranke Kinder haben Vorfahrt – Im Gespräch mit Marco Haupt, Leiter der Notfallambulanz am Clementine Kinderhospital
- Zurück zur Berufung – Hebammen-Rückkehrprogramm
- 5 Fragen an eine Jubilarin– Daniela Dock-Rust
Uhrtürmchen abonnieren
Sie möchten gerne unser Patientenmagazin als Printausgabe lesen oder in Ihrer Praxis auslegen? Füllen Sie dazu bitte unten stehendes Kontaktformular aus. Sie erhalten dann unser Uhrtürmchen zweimal pro Jahr kostenfrei in Ihre Praxis oder zu Ihnen nach Hause geschickt. Wenn Sie unser Patientenmagazin nicht mehr erhalten wollen, können Sie ebenfalls dieses Kontaktformular nutzen.
Felder mit einem * sind Pflichtfelder.