Wissenswertes zu Erkrankungen der Netzhaut
Netzhauterkrankungen können in jedem Lebensalter auftreten. Von der Netzhauterkrankung bei Frühgeborenen bis hin zur altersabhängigen Makuladegeneration bringt jeder Lebensabschnitt eigene Besonderheiten mit sich. Hier erfahren Sie mehr zu den häufigsten Erkrankungen der Netzhaut.
Trockene und feuchte altersabhängige Makuladegeneration
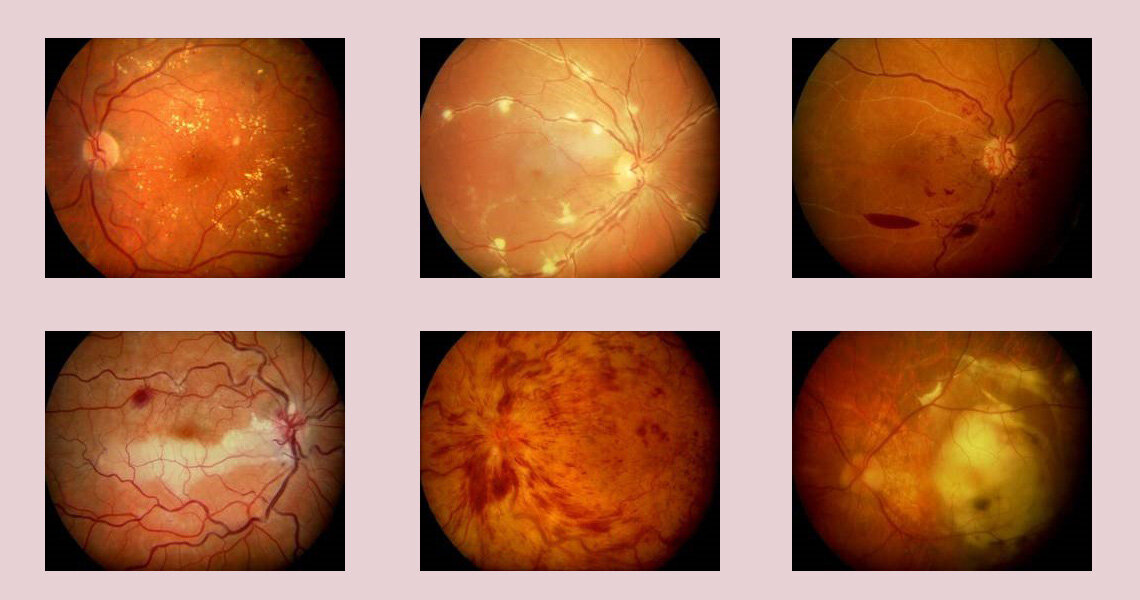
Die altersabhängige Makuladegeneration ist eine Stoffwechselstörung, bei der die Netzhaut und die Aderhaut nicht mehr in der Lage sind, die beim Sehvorgang entstehenden „Abfall“-Produkte vollständig abzubauen. Das nicht abgebaute Material (Drusen) lagert sich zwischen Netzhaut und Aderhaut ab (s. Abb.1 u. 2).
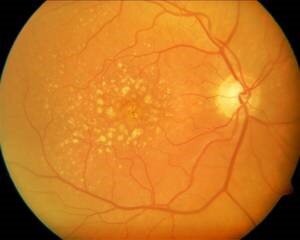
Abb. 2 Einblick auf die Netzhautmitte (Makula) eines rechten Auges. Zahlreiche Drusen bei trockener altersabhängiger Makuladegeneration sind zu sehen.
Angeborene, genetisch verursachte Netzhautveränderungen
Bei angeborenen, vererbten (hereditären) Netzhauterkrankungen handelt es sich um genetische Veränderungen an verschiedensten Genorten, die teilweise zu erheblichen Funktionseinschränkungen der Augen führen. Je nach der betroffenen Struktur kann die Netzhautmitte (Makula) betroffen sein, was zu einer erheblichen Beeinträchtigung des scharfen, zentralen Sehens führt. Bei anderen Formen ist die Netzhautperipherie betroffen, was zu einer Einschränkung des äußeren Gesichtsfeldes führt. Auch das Alter der Betroffenen bei Beginn der Erkrankung variiert abhängig von der Art der genetischen Veränderung.
Diabetische Netzhautveränderungen
Bei der diabetischen Retinopathie kommt es zu einer Schädigung der kleinsten Blutgefäße (Kapillaren) im Bereich der Netzhaut. Man spricht daher auch von einer Mikroangiopathie. Der über Jahre erhöhte Blutzuckerspiegel führt zu einer Anlagerung der Glucose an Bluteiweißstoffe, die wiederum eine Verdickung der Wand und somit eine Verkleinerung der Öffnung der Blutgefäße bewirkt. Dies führt zu einer schlechteren Durchblutung der Netzhaut. Neugebildete, krankhafte Gefäße können die Folge sein, aus denen es leicht blutet, auch in den Glaskörperraum hinein (Abb.7).
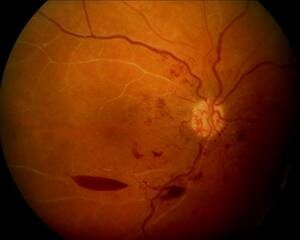
Abb.7 Netzhautmitte bei proliferativer diabetischer Netzhauterkrankung mit neugebildeten, krankhaften Gefäßen und Einblutung vor die Netzhaut.

Abb.1 Ablagerung von Drusen unter dem Pigmentepithel der Netzhaut bei altersabhängiger Makuladegeneration.
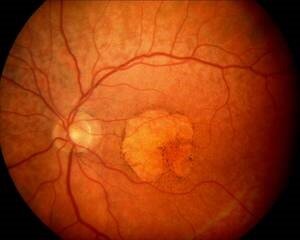
Abb.3 Fortgeschrittene trockene altersabhängige Makuladegeneration mit großflächigem Abbau des Pigmentepithels im Zentrum der Netzhaut.
Bei fortgeschrittener trockener altersabhängiger Makuladegeneration kann es zu einem Abbauprozess kommen, bei dem sich Teile der Netzhaut vollständig zurückbilden (s. Abb.3). Bei der feuchten altersabhängigen Makuladegenration entstehen (meist zusätzlich zu den Drusen) neue krankhafte Gefäße unter der Netzhaut, aus denen Flüssigkeit oder Blut unter die Netzhaut austritt (s. Abb.4 u. 5).

Abb.4 Bei der feuchten Makuladegeneration bilden sich zwischen dem Pigmentepithel der Netzhaut und der Aderhaut neue, krankhafte Gefäße. Aus diesen Gefäßen kann Blut und Flüssigkeit unter die Netzhaut gelangen.
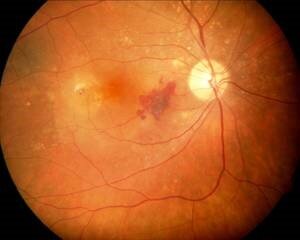
Abb.5 Feuchte Makuladegeneration eines rechten Auges mit Einblutungen und Flüssigkeitsaustritt unter die Netzhaut.
Unbehandelt kommt es bei der feuchten Makuladegeneration zu Vernarbungen der Netzhautmitte (s. Abb. 6). Die altersabhängige Makuladegeneration ist in Deutschland die häufigste Erblindungsursache von Personen, die älter als 65 Jahre sind.
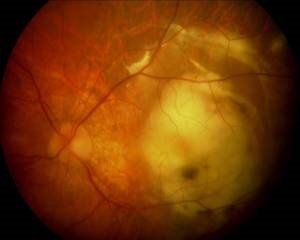
Abb.6 Endstadium einer feuchten Makuladegeneration mit großflächiger Vernarbung unter der Netzhaut im Bereich der Netzhautmitte.
Außerdem werden die Kapillaren durchlässig für Flüssigkeit und bestimmte Eiweißstoffe (Exsudate). Ein Ödem der Netzhautmitte (Makulaödem) kann die Folge sein (Abb.8). Die diabetische Retinopathie ist in Deutschland die häufigste Erblindungsursache von Personen unter 65 Jahren.
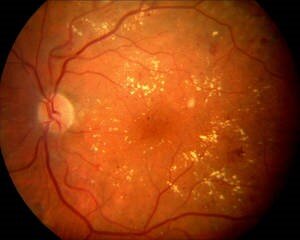
Abb.8 Netzhautmitte bei diabetischer Netzhauterkrankung mit Netzhautblutungen, Exsudaten und Makulaödem.
Venöse und arterielle Gefäßverschlüsse des Auges
Beim Verschluss einer Netzhautarterie kommt es zu einem sofortigen Funktionsverlust des versorgten Netzhautbereichs (Abb.9), beim Verschluss der Zentralarterie zu einer abrupten Erblindung des Auges (Abb.10). Nur in seltenen Fällen kann eine Wiederdurchblutung der Netzhaut erreicht werden. Aufgrund der Empfindlichkeit der Netzhaut gegenüber Sauerstoff- und Nährstoffmangel kommt es bereits nach sehr kurzer Zeit zu dauerhaften Schäden des Gewebes.
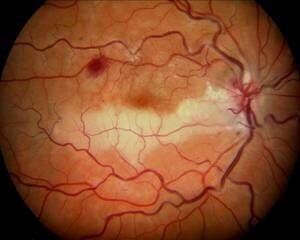
Abb.9 Arterienastverschluss eines rechten Auges mit Weißfärbung des nicht durchbluteten Netzhautareals.
Degenerative Veränderungen der Makula (Gliose, Makulaloch, Makulaödem, ...)
Erkrankungen aus dieser Kategorie werden heutzutage mit der sog. optischen Kohärenztomographie (OCT) dargestellt. Mit der OCT lässt sich bei normaler Netzhaut die Sehgrube (Fovea) erkennen (Abb.12). Aus verschiedenen Gründen können sich auf der Netzhautoberfläche Membranen bilden (epiretinale Gliose, s. Abb.13).
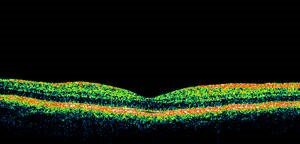
Abb.12 Bei normaler Netzhaut lassen sich die einzelnen Schichten der Netzhaut mittels OCT darstellen. Die sog. Sehgrube (Fovea) ist die dünnste Stelle der Netzhaut und gleichzeitig die Stelle des schärfsten Sehens.
Entzündungen des Glaskörpers, der Netzhaut oder der Aderhaut
Entzündungen können alle Bereiche des Auges betreffen, auch den hinteren Augenabschnitt. Sowohl der Glaskörper, wie auch die Netzhaut, die Aderhaut, die Gefäße (Abb.16) und der Sehnervenkopf können bei Entzündungen des gesamten Körpers mitbetroffen sein oder eigenständige Krankheitsbilder darstellen. Gründe dafür sind zahlreich: bakterielle, virale, parasitäre und Pilzinfektionen und Erkrankungen des Immunsystems können Auslöser von Entzündungen im hinteren Augenabschnitt sein.

Abb.16 Patient mit Entzündung im Bereich der Netzhautvenen (Periphlebitis).
Tumorerkrankungen
Tumore am hinteren Augenabschnitt können isoliert das Auge betreffen oder als Metastasen eines an anderer Stelle im Körper vorhanden Tumors entstehen. Die Behandlung richtet sich nach Art, Größe und Lage des Tumors.
Sie sind von einer Erkrankung der Netzhaut betroffen?
Klinik für Netzhauterkrankungen am Bürgerhospital Frankfurt
Erfahren Sie mehr über die Behandlungsmethode der intravitrealen Injektion:
Gesundheitsthema: Minimaler Eingriff mit maximaler Wirkung
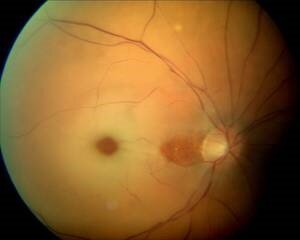
Abb.10 Zentralarterienverschluss eines rechten Auges mit typischem „kirschroten Fleck“. Ein kleiner Netzhautbereich neben dem Sehnervenkopf wird über ein eigenständiges Gefäß weiterhin versorgt.
Bei einer Venenthrombose (Abb.11) ist für die Prognose des Sehvermögens und für die Therapie entscheidend, ob das sauerstoffreiche arterielle Blut weiterhin gut die Netzhaut erreicht oder ob es durch die Thrombose der Vene auch zu einer Minderdurchblutung der Netzhaut kommt.
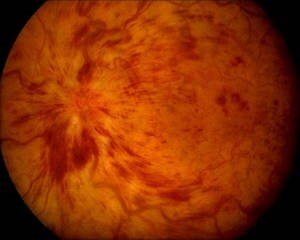
Abb.11 Zentralvenenverschluss eines linken Auges mit streifigen, flammenförmigen Blutungen.
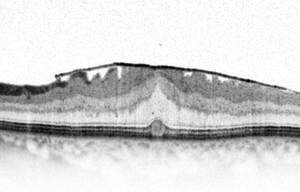
Abb.13 Die auf der Netzhautoberfläche befindliche Membran verhindert die Ausbildung der Sehgrube und reduziert somit das Sehvermögen.
Manchmal sind der Bildung solcher Membranen Laserbehandlungen oder operative Eingriffe vorausgegangen, oft lässt sich ein auslösender Faktor nicht finden. Zugkräfte der hinteren Glaskörpergrenzmembran (Abb.14) und auf der Netzhautoberfläche entstehende tangentiale Kräfte werden für die Entstehung von Makulalöchern (Abb.15) verantwortlich gemacht.
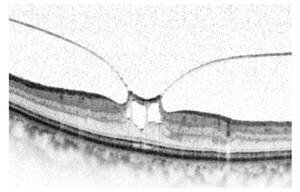
Abb.14 Die hintere Glaskörpergrenzmembran zieht an der Netzhaut.
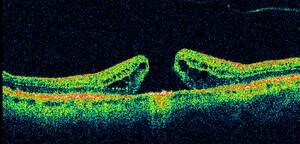
Abb.15 Ein durchgreifendes Makulaloch ist entstanden, vermutlich durch tangentiale Zugkräfte im Bereich der Netzhautoberfläche.

Chefarzt
Dr. med. Romano Krist
Beiträge aus der gleichen Kategorie
Ihre Ansprechpartner in der Unternehmenskommunikation
Unsere nächsten Termine
... am Bürgerhospital Frankfurt und am Clementine Kinderhospital
- Patientenveranstaltung
- Fachveranstaltung
Mai
23 | DoAUSGEBUCHT - Pädiatrische Sonographie - Grundkurs Abdomen/Retroperitoneum/Thorax
Wissenswertes zu Erkrankungen der Netzhaut
Netzhauterkrankungen können in jedem Lebensalter auftreten. Von der Netzhauterkrankung bei Frühgeborenen bis hin zur altersabhängigen Makuladegeneration bringt jeder Lebensabschnitt eigene Besonderheiten mit sich. Hier erfahren Sie mehr zu den häufigsten Erkrankungen der Netzhaut.
Trockene und feuchte altersabhängige Makuladegeneration
Die altersabhängige Makuladegeneration ist eine Stoffwechselstörung, bei der die Netzhaut und die Aderhaut nicht mehr in der Lage sind, die beim Sehvorgang entstehenden „Abfall“-Produkte vollständig abzubauen. Das nicht abgebaute Material (Drusen) lagert sich zwischen Netzhaut und Aderhaut ab (s. Abb.1 u. 2).

Abb. 2 Einblick auf die Netzhautmitte (Makula) eines rechten Auges. Zahlreiche Drusen bei trockener altersabhängiger Makuladegeneration sind zu sehen.
Angeborene, genetisch verursachte Netzhautveränderungen
Bei angeborenen, vererbten (hereditären) Netzhauterkrankungen handelt es sich um genetische Veränderungen an verschiedensten Genorten, die teilweise zu erheblichen Funktionseinschränkungen der Augen führen. Je nach der betroffenen Struktur kann die Netzhautmitte (Makula) betroffen sein, was zu einer erheblichen Beeinträchtigung des scharfen, zentralen Sehens führt. Bei anderen Formen ist die Netzhautperipherie betroffen, was zu einer Einschränkung des äußeren Gesichtsfeldes führt. Auch das Alter der Betroffenen bei Beginn der Erkrankung variiert abhängig von der Art der genetischen Veränderung.
Diabetische Netzhautveränderungen
Bei der diabetischen Retinopathie kommt es zu einer Schädigung der kleinsten Blutgefäße (Kapillaren) im Bereich der Netzhaut. Man spricht daher auch von einer Mikroangiopathie. Der über Jahre erhöhte Blutzuckerspiegel führt zu einer Anlagerung der Glucose an Bluteiweißstoffe, die wiederum eine Verdickung der Wand und somit eine Verkleinerung der Öffnung der Blutgefäße bewirkt. Dies führt zu einer schlechteren Durchblutung der Netzhaut. Neugebildete, krankhafte Gefäße können die Folge sein, aus denen es leicht blutet, auch in den Glaskörperraum hinein (Abb.7).

Abb.7 Netzhautmitte bei proliferativer diabetischer Netzhauterkrankung mit neugebildeten, krankhaften Gefäßen und Einblutung vor die Netzhaut.

Abb.1 Ablagerung von Drusen unter dem Pigmentepithel der Netzhaut bei altersabhängiger Makuladegeneration.

Abb.3 Fortgeschrittene trockene altersabhängige Makuladegeneration mit großflächigem Abbau des Pigmentepithels im Zentrum der Netzhaut.
Bei fortgeschrittener trockener altersabhängiger Makuladegeneration kann es zu einem Abbauprozess kommen, bei dem sich Teile der Netzhaut vollständig zurückbilden (s. Abb.3). Bei der feuchten altersabhängigen Makuladegenration entstehen (meist zusätzlich zu den Drusen) neue krankhafte Gefäße unter der Netzhaut, aus denen Flüssigkeit oder Blut unter die Netzhaut austritt (s. Abb.4 u. 5).

Abb.4 Bei der feuchten Makuladegeneration bilden sich zwischen dem Pigmentepithel der Netzhaut und der Aderhaut neue, krankhafte Gefäße. Aus diesen Gefäßen kann Blut und Flüssigkeit unter die Netzhaut gelangen.

Abb.5 Feuchte Makuladegeneration eines rechten Auges mit Einblutungen und Flüssigkeitsaustritt unter die Netzhaut.
Unbehandelt kommt es bei der feuchten Makuladegeneration zu Vernarbungen der Netzhautmitte (s. Abb. 6). Die altersabhängige Makuladegeneration ist in Deutschland die häufigste Erblindungsursache von Personen, die älter als 65 Jahre sind.

Abb.6 Endstadium einer feuchten Makuladegeneration mit großflächiger Vernarbung unter der Netzhaut im Bereich der Netzhautmitte.
Außerdem werden die Kapillaren durchlässig für Flüssigkeit und bestimmte Eiweißstoffe (Exsudate). Ein Ödem der Netzhautmitte (Makulaödem) kann die Folge sein (Abb.8). Die diabetische Retinopathie ist in Deutschland die häufigste Erblindungsursache von Personen unter 65 Jahren.

Abb.8 Netzhautmitte bei diabetischer Netzhauterkrankung mit Netzhautblutungen, Exsudaten und Makulaödem.
Venöse und arterielle Gefäßverschlüsse des Auges
Beim Verschluss einer Netzhautarterie kommt es zu einem sofortigen Funktionsverlust des versorgten Netzhautbereichs (Abb.9), beim Verschluss der Zentralarterie zu einer abrupten Erblindung des Auges (Abb.10). Nur in seltenen Fällen kann eine Wiederdurchblutung der Netzhaut erreicht werden. Aufgrund der Empfindlichkeit der Netzhaut gegenüber Sauerstoff- und Nährstoffmangel kommt es bereits nach sehr kurzer Zeit zu dauerhaften Schäden des Gewebes.

Abb.9 Arterienastverschluss eines rechten Auges mit Weißfärbung des nicht durchbluteten Netzhautareals.
Degenerative Veränderungen der Makula (Gliose, Makulaloch, Makulaödem, ...)
Erkrankungen aus dieser Kategorie werden heutzutage mit der sog. optischen Kohärenztomographie (OCT) dargestellt. Mit der OCT lässt sich bei normaler Netzhaut die Sehgrube (Fovea) erkennen (Abb.12). Aus verschiedenen Gründen können sich auf der Netzhautoberfläche Membranen bilden (epiretinale Gliose, s. Abb.13).

Abb.12 Bei normaler Netzhaut lassen sich die einzelnen Schichten der Netzhaut mittels OCT darstellen. Die sog. Sehgrube (Fovea) ist die dünnste Stelle der Netzhaut und gleichzeitig die Stelle des schärfsten Sehens.
Entzündungen des Glaskörpers, der Netzhaut oder der Aderhaut
Entzündungen können alle Bereiche des Auges betreffen, auch den hinteren Augenabschnitt. Sowohl der Glaskörper, wie auch die Netzhaut, die Aderhaut, die Gefäße (Abb.16) und der Sehnervenkopf können bei Entzündungen des gesamten Körpers mitbetroffen sein oder eigenständige Krankheitsbilder darstellen. Gründe dafür sind zahlreich: bakterielle, virale, parasitäre und Pilzinfektionen und Erkrankungen des Immunsystems können Auslöser von Entzündungen im hinteren Augenabschnitt sein.

Abb.16 Patient mit Entzündung im Bereich der Netzhautvenen (Periphlebitis).
Tumorerkrankungen
Tumore am hinteren Augenabschnitt können isoliert das Auge betreffen oder als Metastasen eines an anderer Stelle im Körper vorhanden Tumors entstehen. Die Behandlung richtet sich nach Art, Größe und Lage des Tumors.
Sie sind von einer Erkrankung der Netzhaut betroffen?
Klinik für Netzhauterkrankungen am Bürgerhospital Frankfurt
Erfahren Sie mehr über die Behandlungsmethode der intravitrealen Injektion:
Gesundheitsthema: Minimaler Eingriff mit maximaler Wirkung

Abb.10 Zentralarterienverschluss eines rechten Auges mit typischem „kirschroten Fleck“. Ein kleiner Netzhautbereich neben dem Sehnervenkopf wird über ein eigenständiges Gefäß weiterhin versorgt.
Bei einer Venenthrombose (Abb.11) ist für die Prognose des Sehvermögens und für die Therapie entscheidend, ob das sauerstoffreiche arterielle Blut weiterhin gut die Netzhaut erreicht oder ob es durch die Thrombose der Vene auch zu einer Minderdurchblutung der Netzhaut kommt.

Abb.11 Zentralvenenverschluss eines linken Auges mit streifigen, flammenförmigen Blutungen.

Abb.13 Die auf der Netzhautoberfläche befindliche Membran verhindert die Ausbildung der Sehgrube und reduziert somit das Sehvermögen.
Manchmal sind der Bildung solcher Membranen Laserbehandlungen oder operative Eingriffe vorausgegangen, oft lässt sich ein auslösender Faktor nicht finden. Zugkräfte der hinteren Glaskörpergrenzmembran (Abb.14) und auf der Netzhautoberfläche entstehende tangentiale Kräfte werden für die Entstehung von Makulalöchern (Abb.15) verantwortlich gemacht.

Abb.14 Die hintere Glaskörpergrenzmembran zieht an der Netzhaut.

Abb.15 Ein durchgreifendes Makulaloch ist entstanden, vermutlich durch tangentiale Zugkräfte im Bereich der Netzhautoberfläche.

Chefarzt
Dr. med. Romano Krist
Beiträge aus der gleichen Kategorie
Uhrtürmchen 2/2023

In dieser Ausgabe lesen Sie:
- Im Fokus: Hightech und Handarbeit – Wie medizinischer Fortschritt, Erfahrung und Präzision die Schilddrüsenchirurgie optimieren
- Renaissance der Muttermilchbank – Gespendete Frauenmilch: optimale Starthilfe für Frühgeborene
- Es war ein (Sommer-)Fest!
- Volkskrankheit Reflux
- Kranke Kinder haben Vorfahrt – Im Gespräch mit Marco Haupt, Leiter der Notfallambulanz am Clementine Kinderhospital
- Zurück zur Berufung – Hebammen-Rückkehrprogramm
- 5 Fragen an eine Jubilarin– Daniela Dock-Rust
Uhrtürmchen abonnieren
Sie möchten gerne unser Patientenmagazin als Printausgabe lesen oder in Ihrer Praxis auslegen? Füllen Sie dazu bitte unten stehendes Kontaktformular aus. Sie erhalten dann unser Uhrtürmchen zweimal pro Jahr kostenfrei in Ihre Praxis oder zu Ihnen nach Hause geschickt. Wenn Sie unser Patientenmagazin nicht mehr erhalten wollen, können Sie ebenfalls dieses Kontaktformular nutzen.
Felder mit einem * sind Pflichtfelder.