Schmerzlinderung während der Geburt
Die Geburt Ihres Kindes steht kurz bevor. Dieses freudige Ereignis ist jedoch auch mit Schmerzen verbunden. Diese werden von jeder werdenden Mutter unterschiedlich empfunden. Zudem sind sie abhängig von Größe und Lage des Kindes, der Stärke der Wehen sowie Erfahrungen aus eventuell vorherigen Geburten. Diverse medikamentöse und nicht-medikamentöse Maßnahmen können jedoch helfen, die Schmerzen zu lindern. Wichtig ist es dabei, dass Sie als werdende Mutter die individuell für Sie geeigneten Mittel wählen können. Welche Methoden der Schmerzlinderung wir Ihnen am Bürgerhospital Frankfurt bieten und worauf Sie selbst achten können, erläutern wir Ihnen im Folgenden. Es handelt sich hierbei um eine Zusammenfassung, die in Anlehnung an Veröffentlichungen der Obstetric Anesthetics Association entstanden ist.
Falls Sie eingehendere Informationen über die Periduralanästhesie (PDA) wünschen, die wir ebenfalls beschreiben, wenden Sie sich bitte an unsere Anästhesieambulanz für Schwangere. Wir beraten Sie dort gerne. Wahlweise können Sie auch unseren Informationsabend zur medikamentösen Schmerzlinderung während der Geburt besuchen.
Wir wünschen Ihnen für die Geburt Ihres Kindes alles Gute und freuen uns, wenn Sie sich für eine Entbindung im Bürgerhospital Frankfurt entscheiden.

Chefarzt
Dr. med. Julius Z. Wermelt
Beruflicher Werdegang
Seit Juni 2019
Chefarzt der Klinik für Anästhesie und Kinderanästhesie, Bürgerhospital Frankfurt und Clementine Kinderhospital
2014 – 2019
Bereichsleitung der Kinderanästhesie des Dr. von Haunerschen Kinderspitals, Klinik für Anästhesiologie, LMU München
2014 – 2019
Notarzttätigkeit, Feuerwehr München
2011 – 2019
Oberarzt der Klinik für Anästhesiologie, Campus Innenstadt
2008 – 2019
Klinik für Anästhesiologie der Ludwig-Maximilians-Universität München
2007 – 2008
Fellowship Pediatric Anesthesia, Klinik für Anästhesie, Hospital for Sick Children, Toronto, Kanada
2006 – 2007
Fellowship Pediatric Critical Care, Abteilung für Pädiatrische Intensivmedizin, Hospital for Sick Children, Toronto, Kanada
2000 – 2005
Facharztausbildung, Klinik für Anästhesiologie der Julius-Maximilians-Universität Würzburg
Studium und Qualifikationen
2019
Qualifikation Transfusionsverantwortlicher nach §12 und 18 des Transfusionsgesetzes der Bundesärztekammer
2019
Zertifikat Medizindidaktik der Bayerischen Universitäten
2019
Zertifikat Führungskompetenz des LMU Center for Leadership and People Management
2017 – 2018
DEGUM Kurse Notfallsonographie und Anästhesie
2015 – 2019
QM-Beauftragter der Klinik für Anaesthesiologie der LMU, Mitarbeit bei DIN-ISO Zertifizierung und Re-Zertifizierungsverfahren
2014 – 2019
Mitarbeit bei der Organisation der Kinderanästhesietag München (jährlich)
2014
Fortbildungsbescheinigung „Spezielle Kinderanästhesie“ der DGAI
2011
Zusatzbezeichnung „Intensivmedizin“
2006
Facharztbezeichnung „Anästhesiologie“
2006
International Diploma of Mountain Medicine (ISMM), Schweizer Gesellschaft für Gebirgsmedizin (SGGM)
2004
Zusatzbezeichnung „Notfallmedizin“
1993 - 1999
Studium der Humanmedizin an der Julius-Maximilians-Universität Würzburg
Vor der Geburt
Das richtige Umfeld
Einige Frauen bevorzugen es, zu Hause zu entbinden, andere schätzen die medizinische Unterstützung, die ein Krankenhaus auch für das Neugeborene bietet. Diese Entscheidung sollten Sie ganz nach lhrem eigenen Empfinden treffen. Schließlich kann bereits der gewählte Entbindungsort lhr Schmerzempfinden positiv beeinflussen. Fühlen Sie sich dort wohl, sind Sie entspannter und haben entsprechend weniger Angst vor den Wehen. Unsere Kreißsäle sind daher gemütlich gestaltet und auf die Bedürfnisse werdender Mütter angepasst. Fragen Sie unsere Hebammen gerne nach der Ausstattung unserer Kreißsäle.
Vertraute Unterstützung
Die Anwesenheit lhres Partners, eines Freundes oder Verwandten während der Wehen und der Geburt kann sehr hilfreich sein. Wichtig ist, dass Sie mit lhrem Begleiter oder lhrer Begleiterin bereits im Vorfeld über lhre Sorgen, Bedenken und Wünsche sprechen, damit sie oder er Sie während der Geburt bestmöglich unterstützen kann.

Während der Geburt
Es ist schwer vorherzusagen, welche Art von Schmerzbehandlung für Sie individuell am günstigsten sein wird. Wichtig ist es daher, dass Sie sämtliche Möglichkeiten kennen und wissen, welche Methoden an dem von Ihnen gewählten Geburtsort angeboten werden. Am besten kann Sie hierüber die Sie betreuende Hebamme beraten.
Nicht-medikamentöse Schmerzlinderung
Folgende Maßnahmen können Sie bzw. Ihr Partner selbsttätig ergreifen:
Atmung und Entspannung
Ruhiges Atmen kann die Sauerstoffversorgung Ihrer Muskulatur erhöhen und so Ihr Schmerzempfinden bereits verringern. Indem Sie sich auf das Atmen konzentrieren, fokussieren Sie sich zudem weniger auf den Schmerz.
Da es Ihnen unter den Wehen schwer fallen kann, sich zu konzentrieren, ist es wichtig, dass Sie bereits vor der Geburt die richtige Atmung üben, zum Beispiel in einem Geburtsvorbereitungskurs.
Auch eine Massage wird während der Wehen oft als angenehm und beruhigend empfunden.
Des Weiteren bieten wir Ihnen die folgenden nicht-medikamentösen Maßnahmen am Bürgerhospital an:
Aromatherapie
Die Aromatherapie verwendet ätherische Öle, um mit deren Duftwirkung das Wohlbefinden zu verbessern oder Ängste zu verringern.
Wasserbad
Wasser sorgt ebenfalls für Entspannung und Linderung. Da das Wohlbefinden des Babys während der Wehen durch zu warmes Wasser beeinträchtigt werden kann, bestehen zwar Bedenken dagegen, Studien haben jedoch gezeigt, dass das Risiko für Sie und Ihr Baby bei Wehen im Wasserbad nicht höher ist als bei Wehen ohne Wasserbad. Die Hebamme wird auch dort den Geburtsverlauf und das Wohlbefinden Ihres Babys überwachen.

Folgende nicht-medikamentöse Verfahren werden am Bürgerhospital während der Geburt nicht angeboten:
• Akupunktur
• Heilkräuter
• Homöopathie
• Hypnose
• Reflexzonenmassage
• TENS (Transkutane Elektrische Nervenstimulation)
Medikamentöse Schmerzlinderung
Neben den nicht-medikamentösen Hilfen können während einer Geburt auch Medikamente zur Linderung des Wehenschmerzes eingesetzt werden. Hierbei ist nicht nur die Art der Substanz, sondern auch die Art der Gabe entscheidend für die Schmerzlinderung. Medikamente können so verabreicht werden, dass sie ihre Wirkung auf den kompletten Körper entfalten (intravenös, intramuskulär, oral oder über die Atemwege) oder gezielt auf bestimmte Bereiche des Körpers (Regionalanästhesie).
Nichtopioide
Nichtopioide zählen zu den schwächeren Schmerzmitteln. Zu ihnen gehört eine Vielzahl an Substanzen, unter anderem Aspirin, Ibuprofen oder Diclofenac. Diese sind zur Linderung von Wehenschmerzen jedoch nicht geeignet. Paracetamol dagegen kann hilfreich sein.
Opioide
Opioide unterteilt man in schwach und stark wirksame Substanzen. In der Anästhesie werden starke Opioide während einer Operation, schwache davor und danach verabreicht.
Während einer Geburt können die Hebammen schwach wirksame Opioide intramuskulär in Arm oder Bein injizieren. Die schmerzlindernde Wirkung auf Wehenschmerzen ist jedoch gering und mit einigen Nebenwirkungen behaftet. Sie ist begrenzt, beginnt ungefähr nach einer halben Stunde und kann zwei bis drei Stunden anhalten.
Wenngleich die Schmerzlinderung eingeschränkt ist, geben einige Frauen an, sie seien nach der Gabe der schwachen Opioide entspannter, während andere Frauen von der schmerzlindernden Wirkung der Opioide enttäuscht sind und sich eingeschränkt fühlen.
Typische Nebenwirkungen intramuskulär verabreichter Opioiden sind:
- Müdigkeit
- Übelkeit (medikamentös behandelbar)
- Verlangsamung der Darmtätigkeit und Verzögerung der Magenentleerungszeit (Dies kann bei einer eventuell benötigten Vollnarkose problematisch werden.)
- Verlangsamung der Atmung der Mutter; oftmals oberflächliches Atmen (ggf. Sauerstoffzufuhr über eine Gesichtsmaske und Überwachung des Sauerstoffgehalts des Blutes notwendig.)
- Schläfrigkeit des Babys (medikamentös behandelbar)
- Beeinträchtigung der Atmung des Babys nach der Geburt (medikamentös behandelbar)
Wenn Ihnen Opioide kurz vor der Geburt verabreicht werden, sind die Auswirkungen auf Ihr Baby jedoch vergleichsweise gering.
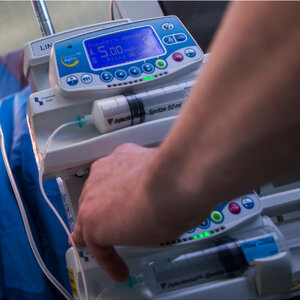
Um eine schnellere Wirkung zu erzielen, können Opioide auch über einen Venenkatheter verabreicht werden. Hierbei kann eine Pumpe zum Einsatz kommen, die es der Patientin ermöglicht, sich selbst kleine Opioid-Dosen zu verabreichen. Dies wird als Patientenkontrollierte Analgesie (PCA) bezeichnet. Um eine Überdosierung zu verhindern, limitiert die Pumpe dabei den Zeitrahmen und die Menge der Medikamentenabgabe.

Generell können bei der Gabe von Opioiden über die PCA-Pumpe die gleichen Nebenwirkungen wie bei der intramuskulären Gabe auftreten.
PCA-Pumpen werden verwendet, wenn eine Periduralanästhesie (siehe rechts) nicht möglich ist oder nicht gewünscht wird.
In einigen Geburtshilfezentren kann Ihnen ein PCA-Gerät mit einem Opioid namens Remifentanil angeboten werden. Dieses Opioid hat eine stark schmerzstillende Wirkung mit schnellem Wirkungseintritt. Remifentanil wird sehr schnell abgebaut, so dass die Wirkung jeder Verabreichung nur von kurzer Dauer ist. Es verlangsamt jedoch die Atmung der Mutter, die daher engmaschig kontrolliert werden muss. Ein Anästhesist muss in der Nähe sein. Diese Wirkung kann schnell rückgängig gemacht werden, so dass Ihr Baby nicht beeinträchtigt ist. Am Bürgerhospital setzen wir Remifentanil derzeit nicht ein.
Die bisher beschriebene intramuskuläre bzw. intravenöse Gabe von Opioiden hat zur Folge, dass diese auf den gesamten Körper wirken. Im Gegensatz dazu stehen Regionalanästhesien wie die Peridural- oder die CSE-Anästhesie (Kombinierte Spinal- und Periduralanästhesie). Diese wirken lediglich auf die untere Körperhälfte. Sie finden in der Geburtshilfe sowohl während der Wehen und der natürlichen Geburt als auch bei Kaiserschnittentbindungen Verwendung. Sie gelten als so genannter Goldstandard, da sie zwar aufwändig sind, jedoch die wirksamste Schmerzlinderung erzielen. Sie werden von Anästhesisten durchgeführt.
Periduralanästhesie (PDA)
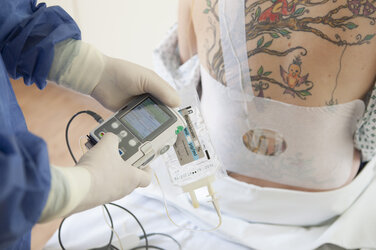
Bei der Periduralanästhesie (PDA) wird, nach Lokalanästhesie der Haut, eine spezielle Nadel in den unteren Bereich des Rückens eingeführt, durch die ein Periduralkatheter - ein sehr feiner Plastikschlauch - vor der Hülle der Nervenstrukturen im Wirbelkanal platziert wird. Das Anästhetikum wird bei diesem Verfahren zwischen die Rückenmarkshülle und den Wirbelkanal injiziert. Die PDA bewirkt eine gürtelförmige Betäubung von der Leiste bis über den Bauchnabel. Die werdende Mutter kann dabei entweder auf der Seite liegen oder sitzen. Entscheidend ist, dass sie während des Anlegens des Katheters absolut still sitzt oder liegt und den Rücken stark rund macht. In seltenen Fällen gestaltet sich die Katheteranlage aufgrund anatomischer Gegebenheiten schwieriger, z. B. bei Veränderungen der Wirbelsäule wie einer Skoliose. Dies kann auch bei Frauen mit ausgedehnten Tätowierungen am Rücken gelten. Um keine Farbpartikel in tiefere Gewebsschichten zu transportieren, muss ein Hautbereich, der frei von Farbpigmenten ist, als Einstichstelle gewählt werden. In aller Regel lässt sich jedoch sowohl bei anatomischen Abweichungen als auch bei Tätowierungen stets eine geeignete Stelle finden.
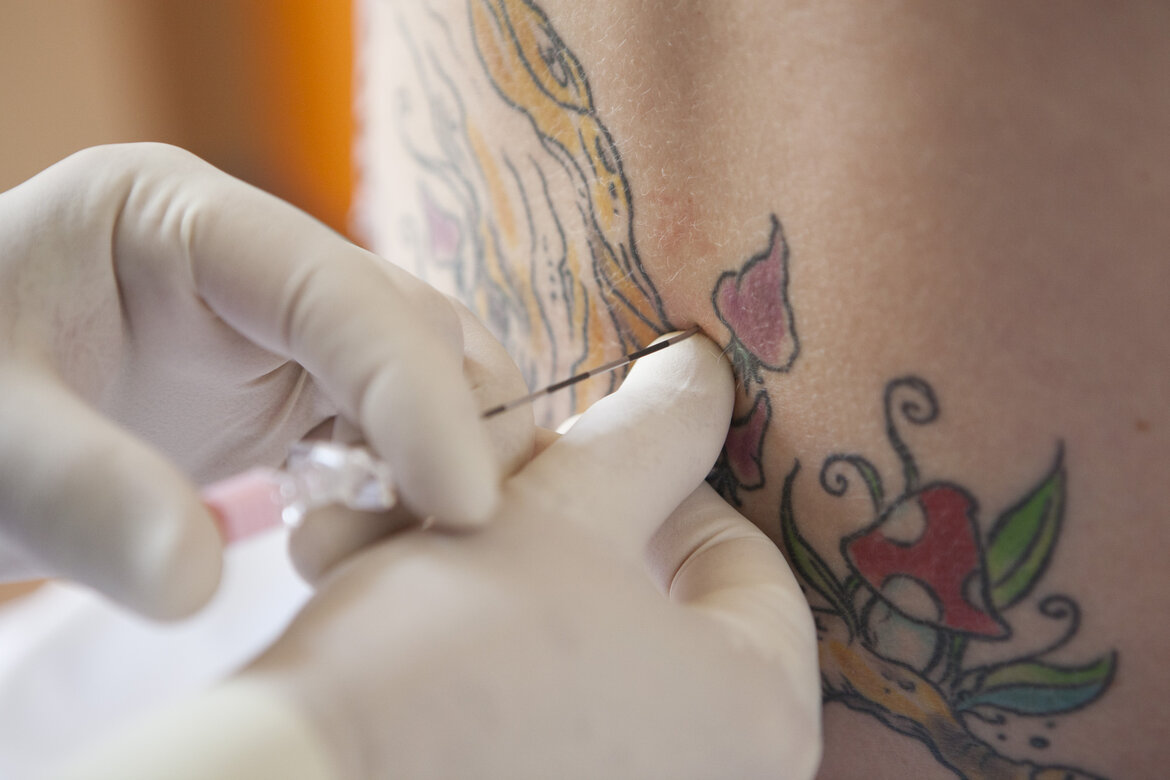
Der Periduralkatheter bleibt nach Entfernung der Nadel zurück und erlaubt umgehend die Gabe von Schmerzmitteln. Er wird mit Pflastern am Rücken fixiert, so dass es der werdenden Mutter weiterhin möglich ist, sich frei zu bewegen.
Ziel der Periduralanästhesie ist es, den Wehenschmerz zu mildern, ihn aber nicht völlig auszuschalten. Schließlich ist es für die Mutter unabdingbar, ein gewisses Gefühl während der Geburt beizubehalten, um die Presswehen besser steuern zu können. Zum Einsatz kommen daher Lokalanästhetika in sehr niedrigen Dosen mit geringen Mengen an Opioiden. Dadurch können die einzelnen Wehen noch wahrgenommen werden und eine motorische Schwäche der Beine wird verhindert.
Vom Einführen des Periduralkatheters bis zum Einsetzen der Wirkung können bis zu 20 Minuten vergehen. Das Legen des Katheters dauert in der Regel fünf bis zehn Minuten. Die Schmerzmittel werden in Einzeldosen mittels einer programmierten Infusion verabreicht (GIEB).
Die patientengesteuerte PDA ermöglicht es der werdenden Mutter zudem, sich die Schmerzmittel über eine Pumpe selbst zu verabreichen. Die Höhe der Dosen und die Kürze der Zeitintervalle werden vorgegeben. Am Bürgerhospital bevorzugen wir diese Methode der sogenannten Walking Epidural, da sie der werdenden Mutter die größtmögliche Freiheit bietet. Die Schmerzen werden ausreichend verringert, ohne, dass die Mutter in Ihrer Beweglichkeit eingeschränkt wird. So kann sie in Begleitung sogar auf und ab laufen. Die werdende Mutter kann zeitgleich per Knopfdruck ihren Bedarf an Schmerzmitteln selbst bestimmen. Die Pumpe verhindert eine Überdosierung.
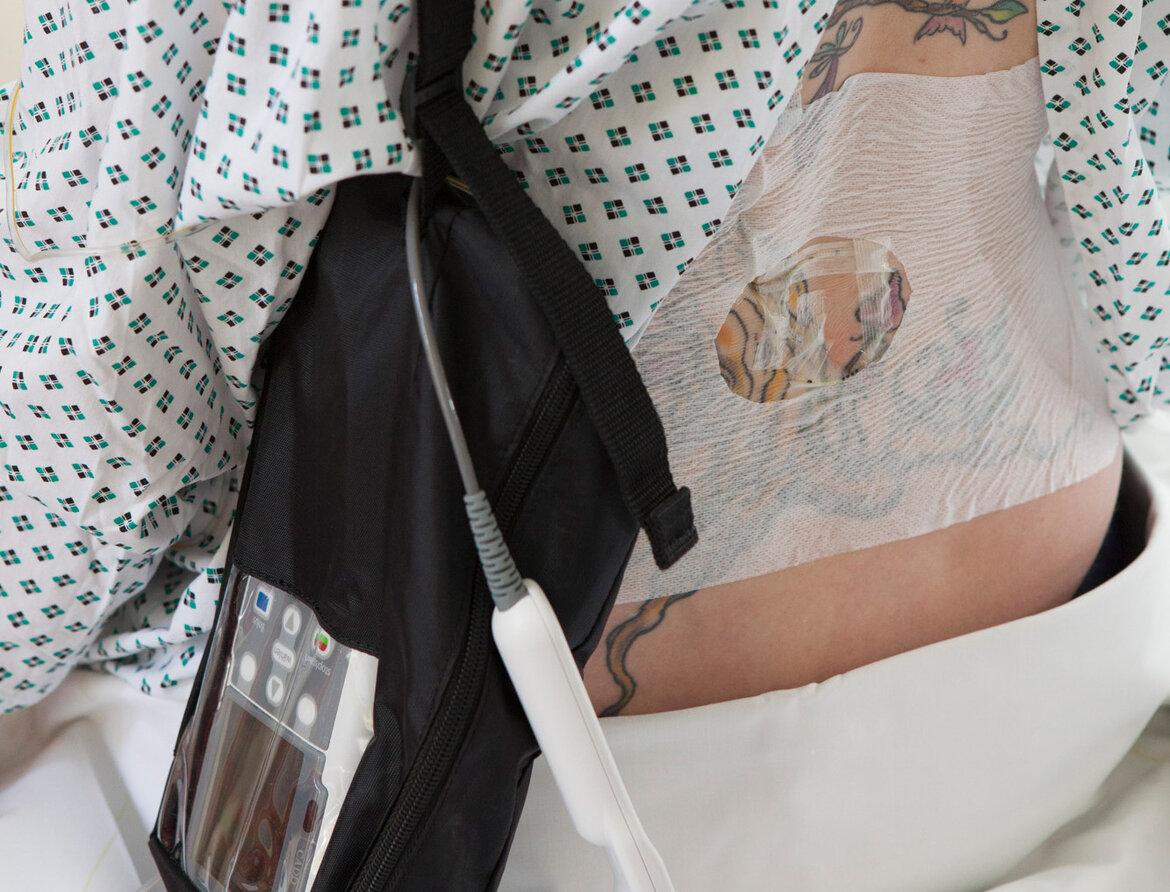
Eine Periduralanästhesie hat von allen bisher vorgestellten medikamentösen Verfahren den geringsten Einfluss auf Ihr Baby. Sie sollte nicht zu Schläfrigkeit oder Übelkeit führen. Sie kann allerdings die Wahrscheinlichkeit, dass der Arzt eine Vakuum-Saugkappe (Saugkappe am Kopf des Babys) oder eine Geburtszange für die Entbindung verwenden muss, geringfügig erhöhen.
Die PDA kann nicht nur zur Schmerzlinderung während der natürlichen Geburt, sondern auch zur Schmerzausschaltung verwendet werden, sollte ein operativer Eingriff notwendig werden (z. B. Kaiserschnitt, Vakuum-Saugkappe oder Geburtszange). Dann werden höhere Konzentrationen eines Lokalanästhetikums verabreicht, die eine völlig schmerzfreie Behandlung ermöglichen. Dies ist für Mutter und Kind schonender und sicherer als eine Allgemeinanästhesie (Vollnarkose). Nur in sehr wenigen Fällen ist eine PDA für einen Kaiserschnitt nicht ausreichend und es muss eine Allgemeinanästhesie eingeleitet werden.
In den Tagen nach der Geburt können in Ausnahmefällen Nachwirkungen bei der Mutter auftreten. So kann es zu Rücken- oder Kopfschmerzen kommen oder singulär eine empfindsame Stelle am Rücken entstehen. Auch können Nervenschäden auftreten. Diese kommen jedoch sehr selten vor. Sie können auch ohne PDA im Rahmen der Geburt auftreten.
In der Regel ist eine PDA bei jeder Patientin möglich. Jedoch können einige gesundheitliche Bedingungen (z. B. Spina bifida, Operationen an der Wirbelsäule, Probleme mit der Blutgerinnung) ihrer Anwendung entgegenstehen. Bei Übergewicht kann sich die Durchführung einer Periduralanästhesie zudem schwierig gestalten und länger andauern. Wenn sie jedoch erfolgreich eingeleitet ist, wird sie die volle Wirkung entfalten.
Sollten Sie eine PDA wünschen, sprechen Sie Ihre Hebamme zeitnah darauf an, so dass der Anästhesist rechtzeitig informiert werden kann. Oftmals bietet es Vorteile für Mutter und Kind.
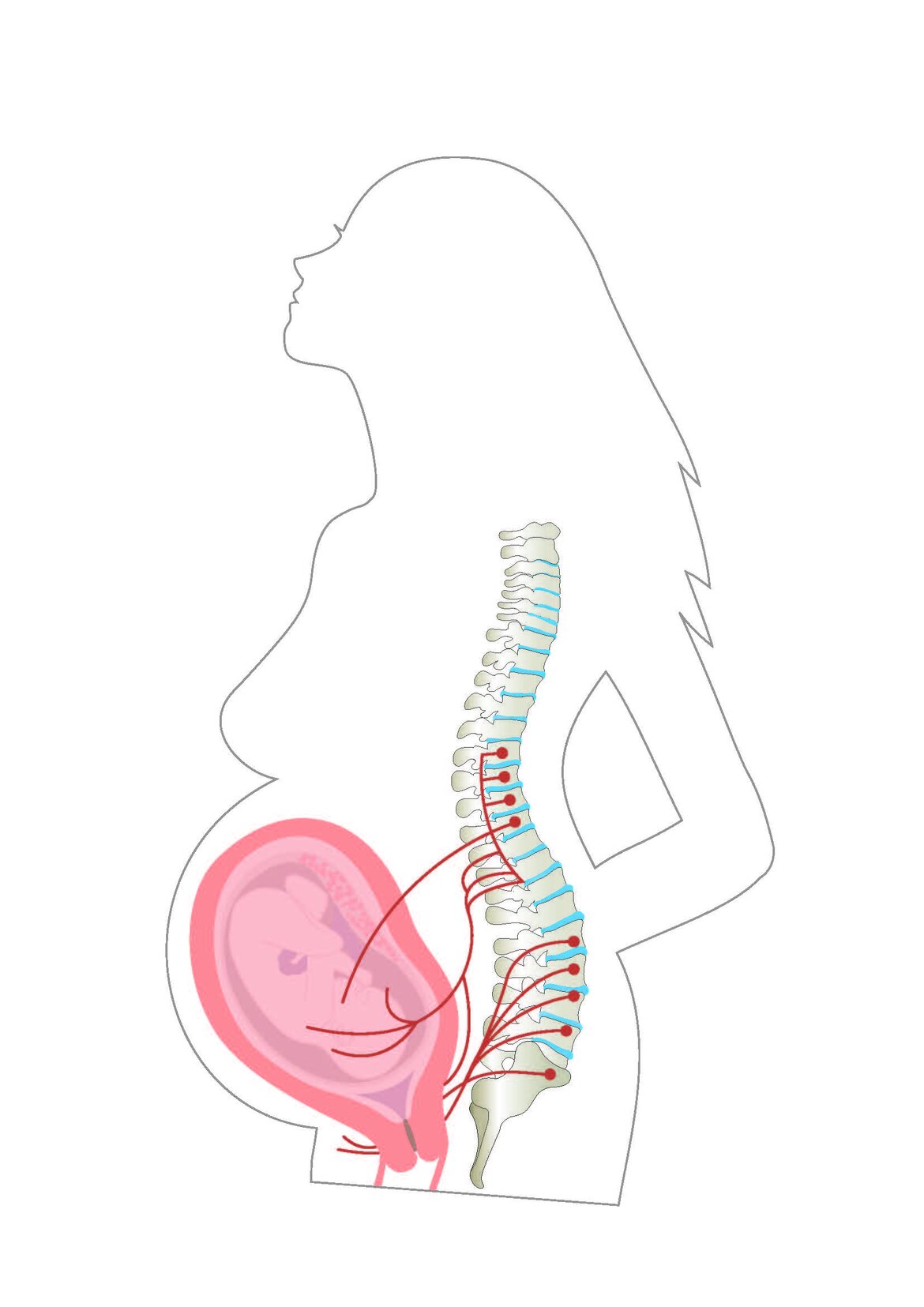
Kombinierte Spinal-Periduralanästhesie (CSE)
In bestimmten Fällen besteht auch die Möglichkeit, neben der Einführung der PDA Schmerzmittel direkt in die das Rückenmark umgebende Flüssigkeit einzubringen. Das Lokalanästhetikum wirkt in diesem Fall schneller. Diese Schmerzbehandlung wird als kombinierte Spinal-Periduralanästhesie (CSE) bezeichnet. Bei ihr wird nach der Katheteranlage der Spinalraum punktiert und eine geringe Menge an Opiat injiziert. Diese Therapiemöglichkeit wird im Bürgerhospital Frankfurt nur in Ausnahmesituationen angeboten.
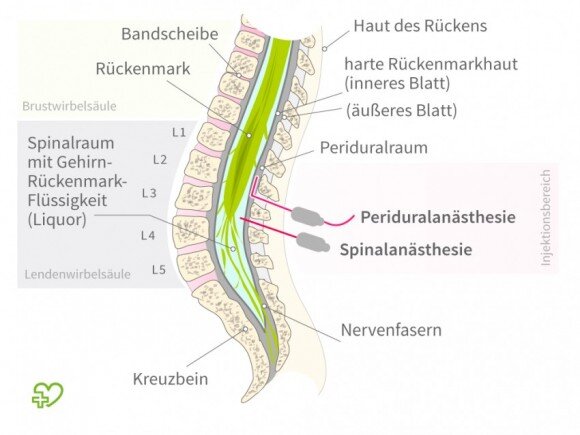
Spinalanästhesie
Die Spinalanästhesie ist eine Einzelinjektion von Lokalanästhetika in die das Rückenmark umgebende Flüssigkeit. Sie wird in der Regel bei Kaiserschnitten eingesetzt, wirkt schnell und ist üblicherweise problemlos durchführbar. Zur Schmerzlinderung bei Entbindungen ist sie dagegen weniger geeignet.
Schmerzlinderung während der Geburt
Schmerzlinderung während der Geburt: Wie funktioniert eine PDA?
So unterschiedlich jede Geburt verläuft, so verschieden werden auch die damit einhergehenden Schmerzen empfunden. Eine Peridualanästhesie kann helfen, den Wehenschmerz besser zu verkraften. In diesem Video erläutert Dr. med. Julius Z. Wermelt, Chefarzt der Klinik für Anästhesie und Kinderanästhesie die Möglichkeiten und Grenzen einer PDA.
Videoinhalte
00:11 min - Sind bei jeder Geburt Anästhesisten dabei?
01:03 min - Wie ist es bei einem Kaiserschnitt?
01:26 min - Wann bekomme ich eine PDA?
02:05 min - Wozu dient eine PDA?
02:43 min - Gehören Schmerzen nicht zu einer Geburt dazu?
03:36 min - Findet im Kreißsaal ein Aufklärungsgespräch statt?
04:32 min - Wie wird die PDA angelegt?
05:20 min - Wie wirkt eine PDA?
05:52 min - Ist die Anlage einer PDA schmerzhaft?
06:23 min - Wann setzt die Wirkung ein?
06:50 min - Kann ich mit einer PDA auf dem Rücken liegen?
07:13 min - Kann ich mich mit einer PDA bewegen?
08:13 min - Wie funktioniert die Schmerzpumpe?
09:39 min - Was mache ich mit der Schmerzpumpe, wenn ich mich bewegen will?
10:14 min - Wie lange behalte ich die PDA?
10:57 min - Hat eine PDA Auswirkungen auf den Geburtsverlauf?
11:35 min - Kann es vorkommen, dass eine PDA nicht wirkt?
12:20 min - Sind Tattoos am Rücken hinderlich für eine PDA?
12:52 min - Kann ich trotz eines Bandscheibenvorfalls eine PDA erhalten?
13:27 min - Gibt es Gegebenheiten, bei denen eine PDA nicht möglich ist?
14:04 min - Welche Risiken bestehen bei einer PDA?
15:03 min - Welche Komplikationen sind möglich?
16:21 min - Bestehen bei einer PDA Risiken für das Kind?
Anästhesie bei einem Kaiserschnitt
Nicht immer können Geburten spontan erfolgen oder auf natürlichem Weg zu Ende geführt werden. Dr. med. Julius Z. Wermelt, Chefarzt der Klinik für Anästhesie und Kinderanästhesie am Bürgerhospital Frankfurt, geht hier auf wichtige Fragen im Zusammenhang mit der Narkose bei geplanten Kaiserschnitten, bei sekundären Kaiserschnitten und bei Notkaiserschnitten ein.
Videoinhalte
00:20 min - Worauf muss ich mich bei einem geplanten Kaiserschnitt einstellen?
01:34 min - Wie unterscheidet sich ein ungeplanter Kaiserschnitt davon?
02:26 min - Wie erfolgt die Narkose bei einem Notkaiserschnitt?
02:44 min - Was ist der Unterschied zwischen einer PDA und einer Spinalanästhesie?
03:59 min - Kann ich mein Kind direkt sehen?
04:18 min - Findet bei einem geplanten Kaiserschnitt ein Vorgespräch mit der Anästhesie statt?
04:47 min - In welchen Fällen benötige ich ein Aufklärungsgespräch mit der Anästhesie?
Terminvereinbarungen
Bitte vereinbaren Sie Ihren Besprechungstermin unter
Telefon (069) 1500 - 5570
Über unsere Anästhesieambulanz
Montag bis Freitag
von 09.00 bis 15.00 Uhr
Narkosevorbesprechung
täglich 10.00 bis 14.00 Uhr oder
nach telefonischer Vereinbarung
Vorbesprechung zur geburtshilflichen Anästhesie/Analgesie
nur nach vorheriger Vereinbarung über unsere Anästhesieambulanz
Vorbesprechung für Patienten mit seltenen Erkrankungen
nach telefonischer Vereinbarung über unsere Anästhesieambulanz